-
CENTRES
Progammes & Centres
Location
बाल स्वास्थ्य संबंधी एसडीजी को ले कर कितनी प्रगति हुई है इसके आकलन के लिए सबसे अहम स्रोत हो सकता है राष्ट्रीय टीकाकरण कार्यक्रम की पहुंच का आकलन।

सतत विकास लक्ष्य (एसडीजी) के एजेंडे पर दस्तखत करने वाले देश के तौर पर भारत सभी उम्र के सभी लोगों के स्वास्थ्य को सुनिश्चित करने और सभी की देख-भाल को बढ़ावा देने के लिए प्रतिबद्ध है। इन वैश्विक प्रयासों को साकार करने के लिए भारत से उम्मीद है कि वह यूनिवर्सल हेल्थ कवरेज (सबको स्वास्थ्य सुविधा) के लक्ष्य को हासिल करने में तेजी से कदम बढ़ाएगा और इसमें भी खास तौर पर आवश्यक स्वास्थ्य सुविधाओं की उपलब्धता को सुनिश्चित करने पर जोर देगा। बच्चों के स्वास्थ्य से संबंधित एसडीजी को ले कर हुई तरक्की के आकलन के लिहाज से राष्ट्रीय कार्यक्रम के तहत टीकाकरण की पहुंच एक अहम पैमाना है। राष्ट्रीय पारिवारिक स्वास्थ्य सर्वे-4 (एनएफएचएस-4) के नतीजे हमें पिछले एक दशक के दौरान इस लिहाज से हुई प्रगति के आकलन का महत्वपूर्ण मौका प्रदान करते हैं।
भारत में वर्ष 2005-06 और 2015-16 के बीच टीकाकरण कवरेज में हुई धीमी प्रगति को ले कर चर्चा की जरूरत है, खास कर जब इसी दौरान सांस्थानिक प्रसव में काफी प्रगति हुई है। इससे हमें आगे के सफर के लिए भी मदद मिलेगी।
एनएफएचएस आधारित तुलनात्मक अध्ययन दर्शाता है कि एनआरएचएम से पहले, भारत में पूर्ण टीकाकरण के लिहाज से प्रगति बहुत धीमी थी। 1992-93 में यह जहां 35.4 % थी, वहीं 1998-99 में यह 42% तक और 2005-06 तक 44% तक ही पहुंच सकी। एनएफएचएस के ताजा दौर में पाया गया है कि 2015-16 के दौरान टीकाकरण कवरेज का स्तर 62% तक पहुंच गया है। हालांकि एनआरएचएम के लागू होने के बाद रफ्तार में बढ़ोतरी हुई है, लेकिन जब इन आंकड़ों को सांस्थानिक प्रसव में हुई बढ़ोतरी के बरक्श रख कर देखा जाता है तो यह तरक्की बहुत कम दिखाई देती है। सांस्थानिक प्रसव 2005-06 के दौरान जहां सिर्फ 39% था, 2015-16 में यह बढ़ कर 79% हो गया। इससे हमारी स्वास्थ्य नीति के संबंध में एक बड़ा प्रश्न खड़ा होता है: दशकों से चले आ रहे सरकारी टीकाकरण कार्यक्रम के बावजूद इसका कवरेज इतना कम क्यों है?
हालांकि, चिंता के प्रमुख बिंदुओं पर चर्चा से पहले एनएफएचएस 2015-16 से हासिल कुछ विशेष तथ्यों पर गौर करना जरूरी है (टेबल-1)। यहां हम देखते हैं कि 2005-06 और 2015-16 के बीच भारत में टीकाकरण 44% से बढ़ कर 62% तक पहुंचा, यानी 18% अंकों की बढ़ोतरी हुई। इसमें अधिकांश तरक्की ग्रामीण इलाकों में हुई, जहां यह 39% से बढ़ 61% तक पहुंचा। जबकि शहरी इलाकों में यह प्रगति काफी कम हुई और यह 58% से बढ़ कर 64% तक ही पहुंचा। फिगर-1 दर्शाता है कि सर्वाधिक निर्धन परिवारों (जो संपत्ति के निचले पायदान में हैं) में इस लिहाज से प्रगति ज्यादा हुई है। संपत्ति के सबसे ऊपरी पायदान में कवरेज जिस तरह 70% पर अटका हुआ है वह चिंताजनक है।
बदलाव के इस स्वरूप को छोड़ कर देखें तो ग्रामीण और शहरी तथा संपत्ति और सामाजिक समूहों के आधार पर सामाजिक-आर्थिक वर्गों में अंतर अब भी बना हुआ है।
टेबल 1: भारत में 2005-06 और 2015-16 के दौरान पूर्ण टीकाकरण का स्तर प्रतिशत में
| एनएफएचएस |
पूर्ण टीकाकरण (%) |
||
|
2005-06 |
2015-16 |
परिवर्तन |
|
| निवास स्थल | |||
| ग्रामीण |
39 |
61 |
23 |
| शहरी |
58 |
64 |
6 |
| सामाजिक वर्ग | |||
| अनुसूचित जनजाति |
31 |
56 |
25 |
| अनुसूचित जाति |
40 |
63 |
23 |
| अन्य पिछड़ा वर्ग |
41 |
62 |
21 |
| इनमें से कोई नहीं |
54 |
64 |
10 |
| संपत्ति पैमाना | |||
| निम्नतम |
24 |
53 |
29 |
| दूसरा |
33 |
61 |
28 |
| मध्य |
47 |
64 |
17 |
| चौथा |
55 |
67 |
12 |
| अधिकतम |
71 |
70 |
-1 |
| अखिल भारतीय |
44 |
62 |
19 |
स्रोत: राष्ट्रीय पारिवारिक स्वास्थ्य सर्वे रिपोर्ट/फैक्ट शीट (2005-06, 2015-16)
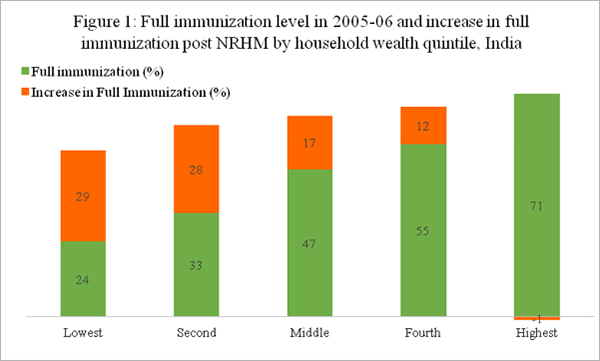
टीकाकरण में गिरावट या फिर कहें कि समृद्ध घरों में इसमें पर्याप्त प्रगति का अभाव पूर्ण टीकाकरण को लोगों तक पहुंचाने के लिए चलाई जा रही गतिविधियों को ले कर भी चिंता पैदा करता है। साथ ही यह सवाल भी उठता है कि क्या इस सर्वे में सूचना बिल्कुल सटीक तरीके से जुटाई जा सकी है और क्या ये सर्वे एक समान परिभाषा पर एक जैसे पैमानों पर तुलना करने में कामयाब रहे हैं। यह ध्यान देने की जरूरत है कि टीकाकरण के लिहाज से सटीक सूचना का मिलना इस बात पर भी निर्भर करता है कि जिन घरों में इस बारे में जनाकारी ली जा रही है, उन्होंने इस सूचना को कितने ध्यान से याद रखा और आम तौर पर स्वास्थ्य सुविधाओं पर उपलब्ध करवाया जाने वाला स्वास्थ्य कार्ड (जच्चा-बच्चा कार्ड) कितना सुरक्षित रखा गया है। इस लिहाज से एनएफएचएस 2015-16 के आंकड़े ज्यादा तार्किक लगते हैं क्योंकि 2013-14 में किए गए रैपिड सर्वे ऑन चिल्ड्रेन के आंकड़ों में भी भारत में बच्चों में टीकाकरण का स्तर 65% ही पाया गया था।
एनएफएचएस 4 में तरक्की की जो रफ्तार देखने को मिली है, उसे देखते हुए नीति निर्माताओं को टीकाकरण के मोर्चे पर भारत की रफ्तार को ले कर विशेष तौर पर सजग हो जाने की जरूरत है। एसडीजी के लक्ष्यों के मुताबिक 2030 तक भारत को संपूर्ण टीकाकरण कवरेज उपलब्ध करवा देना है। जैसा कि फिगर 2 में दिखाया गया है, भारत में इस समय सब तक टीकाकरण पहुंचाने में 38 फीसदी की कमी है। इसका मतलब है कि सरकार को अपने टीकाकरण कार्यक्रम में हर वर्ष 2.7 करोड़ बच्चों का पूर्ण टीकाकरण सुनिश्चित करना है।
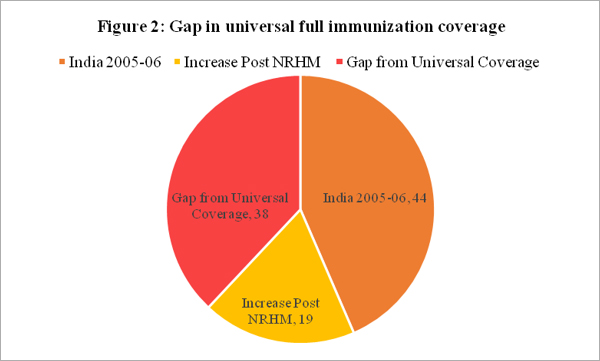
इस बड़ी चुनौती को देखते हुए, यह देखना जरूरी है कि एनआरएचएम के बावजूद टीकाकरण में सुधार के लिहाज से क्या बाधाएं आ रही हैं। पूर्ण टीकाकरण सिर्फ स्वास्थ्य सुविधा के उपलब्ध रहने और प्रोत्साहन देने वालों (आपूर्ति करने वाला पक्ष) की मौजूदगी से ही तय नहीं होता है, बल्कि कई तथ्यों से सुनिश्चित होता है। इस लिहाज से यह भी जरूरी है कि मांग भी पैदा की जाए। लोगों में टीकों के प्रकार, उनके क्रम, महत्व आदि के बारे में सजगता और टीकाकरण को ले कर अनावश्यक आशंकाओं का दूर होना इस लिहाज से उतना ही अहम है। इस लिहाज से मां की शिक्षा का स्तर भी काफी अहम हो जाता है, क्योंकि जिन बच्चों की मां माध्यमिक या उच्च शिक्षा प्राप्त है, उनमें टीकाकरण स्तर 67% है, जबकि बिना औपचारिक शिक्षा वाली माताओं में यह सिर्फ 52% है। स्पष्ट है कि टीकाकरण के लिहाज से ना सिर्फ आपूर्ति सुनिश्चित करनी होगी, बल्कि लोगों में मांग भी पैदा करनी होगी।
एनआरएचएम का तो टीकाकरण कवरेज बढ़ाने के लिहाज से बहुत अधिक फायदा नहीं मिल सका। ऐसे में इस बड़ी चुनौती को देखते हुए इसकी राह में मौजूद बाधाओं की पहचान जरूरी है।
शहरी इलाकों में चिंताजनक स्थिति और यहां तक कि समाज के समृद्ध तबकों में भी ऐसी ही हालत नीति की व्यापक दिशा को ले कर तत्काल समीक्षा की जरूरत दर्शाती है। एनआरएचएम के तहत हालांकि मिशन इंद्रधनुष लांच किया गया था ताकि जो बच्चे इस कार्यक्रम से हमेशा छूट जाते हैं, उनको इसमें शामिल किया जा सके। लेकिन एनएफएचएस 4 के आंकड़ों में जो सच्चाई सामने आई है उसके मुताबिक इस मिशन को अपनी रणनीति में व्यापक बदलाव लाने होंगे। संभवतः पूर्ण टीकाकरण करवाने वाले घरों को बेहतर वित्तीय मदद उपलब्ध करवाना और स्वास्थ्य कार्यकर्ताओं को टीकाकरण कार्यक्रम और कवरेज को बढ़ावा देने की प्रभावी रणनीति बनाने के लिए उत्साहित करना बहुत जरूरी है।
इसके अलावा, शहरों में लगातार होते पलायन से भी समस्या खड़ी होती है। ऐसे लोगों के लिए रहने की जगह तलाशना और फिर सही जगह जा कर अपनी स्वास्थ्य सुविधाएं ढूंढ़ना आसान नहीं होता। अवैध झुग्गी बस्तियां, निर्माण स्थल, ईट भट्ठे आदि ऐसी जगहें हैं जहां बच्चे अक्सर सभी तरह के टीके हासिल नहीं कर पाते। इस संदर्भ में शहरों में जैसी जगहों पर रहने वाले बच्चों तक पहुंचने की क्या रणनीति है जो निर्माण स्थल या ऐसी ही मुश्किल से पहुंची जा सकने वाली जगहों पर रहते हैं? खास कर जब शहरों में पलायन कर पहुंचने वालों की संख्या तेजी से बढ़ रही है।
रजिस्ट्रेशन और आंकड़ों का बेहतर रिकार्ड रखने की मदर एंड चाइल्ड ट्रैकिंग सिस्टम (एमसीटीएस) जैसी व्यवस्थाओं के जरिए स्वास्थ्य प्रबंधन सूचना तंत्र को मजबूत करना बेहद जरूरी है। मौजूदा व्यवस्था को आधार संख्या के साथ जोड़ना लाभार्थियों से निरंतर संपर्क रखने के लिहाज से काफी उपयोगी हो सकता है। इसी तरह, यूनिवर्सल हेल्थ कार्ड और जच्चा-बच्चा के लिए एलेक्ट्रॉनिक रिकार्ड रखने की व्यवस्था करना बहुत जरूरी है। इससे गांव छोड़ कर शहर आ जाने वाले लोगों को भी स्वास्थ्य सुविधाओं तक लाने में मदद मिल सकती है और साथ ही संसाधनों के आवंटन में भी इससे मदद मिलेगी।
टीकाकरण के लिए ज्यादा वित्तीय संसाधन उपलब्ध करवाना और इसके लिए समाज में जागरुकता ला कर इसकी मांग पैदा करना जरूरी है। खास तौर पर शहरों और उसके आस-पास के इलाकों में सामुदायिक स्वास्थ्य कार्यकर्ताओं के नेटवर्क को मजबूत करना होगा जो स्लम और अन्य इलाकों में रहने वाली आबादी तक पहुंच कर टीकाकरण की पहुंच को बढ़ा सकें।
जन संचार और प्रचार के विभिन्न साधनों को अपना कर, स्कूल व युवाओं के संगठनों को साथ ले कर तथा इंद्रधनुष कार्यक्रम की मदद से बच्चों के टीकाकरण के बारे में जागरुकता लाई जा सकती है। जिन इलाकों में टीकाकरण की पहुंच बहुत कम है, उनमें समुदाय को जागृत करने की विशेष रणनीति बना कर सफलता हासिल की जा सकती है।
सांख्यिकी और कार्यक्रम क्रियान्वयन मंत्रालय (एमओएसपीआई) की ओर से तैयार किए जाने वाले एसडीजी संबंधी राष्ट्रीय संकेतक ढांचा (एनआईई) के मसौदे में पूर्ण टीकाकरण कवरेज को स्वास्थ्य संबंधी एसडीजी 3 के लिए अहम संकेतक रखा जाना चाहिए। खास कर लक्ष्य 3.8 के लिए जो सभी के लिए स्वास्थ्य सुविधाएं उपलब्ध करवाने की बात करता है। इसके अलावा स्वास्थ्य और परिवार कल्याण मंत्रालय (एमओएचएफडल्बू) और नीति आयोग को इस बात पर ध्यान देना चाहिए कि जिन समुदायों और इलाकों में अच्छा प्रदर्शन नहीं हो रहा, वहां इसे बेहतर करने के लिए विभिन्न क्षेत्रों के आपसी सहयोग को कैसे बढ़ावा दिया जाए।
निष्कर्ष के तौर पर कहा जा सकता है कि पूर्ण टीकाकरण को ले कर एनएफएचएस 4 के आंकड़े को देखते हुए तुरंत नीतिगत फैसला लेना जरूरी है। इस समय भारत मिशन इंद्रधनुष के तहत रखे गए वर्ष 2020 तक 90 फीसदी कवरेज तक पहुंचने के अपने लक्ष्य से बहुत दूर है। हालांकि यह भी तर्कसंगत लगता है कि प्रधानमंत्री की और से की गई घोषणा और उसके बाद 2017-18 के बजट भाषण में वित्त मंत्री की ओर से किए गए एलान के तहत मातृत्व लाभ की वित्तीय मदद बढ़ाई गई तो इससे टीकाकरण की रफ्तार भी बढ़ेगी।
The views expressed above belong to the author(s). ORF research and analyses now available on Telegram! Click here to access our curated content — blogs, longforms and interviews.

Shalini Rudra was an Associate Fellow with Observer Research Foundation's (ORF) health initiative. Her primary research interest is in examining gender relations in health and ...
Read More +