-
CENTRES
Progammes & Centres
Location
ভারতের গ্রামাঞ্চলগুলিতে চিকিৎসা পরিষেবার যে করুণ দশা, তাতে বছরের শুরুতে বড় শহরগুলির গড়ে তোলা প্রতিরোধের তুলনায় গ্রামীণ এলাকায় অতিমারির ঢেউ রোধ করা আগামী দিনে কঠিনতর হতে চলেছে।
২০২১ সালের শুরুতে জানুয়ারি মাসের দ্বিতীয়ার্ধ থেকে ফেব্রুয়ারির মাঝামাঝি সময় পর্যন্ত ভারতে কোভিড-১৯-এর নতুন সংক্রমণের দৈনিক সংখ্যা ছিল ১৫০০০-এর কিছু কম। যদিও শীঘ্রই সংক্রমণের হার ঊর্ধ্বমুখী হয় এবং ৭ এপ্রিল দৈনিক সংক্রমণের সংখ্যা ১,২৬,২৬০-এ পৌঁছয়। প্রথম বারের জন্য ক্রমান্বয়ে সাত দিনে সংক্রমণের দৈনিক গড় ১,০০,০০০ ছাড়িয়ে যায়।[১] তত দিনে এটা স্পষ্ট হয়ে গেছে যে, ভারতে কোভিড-১৯-এর দ্বিতীয় ঢেউ প্রথম ঢেউয়ের থেকে অনেক বেশি ভয়ংকর আকার ধারণ করতে চলেছে। ভারতে নতুন সংক্রমণ ও মৃত্যুর ক্রমবর্ধমান হার বিশ্ব জুড়ে সংবাদের শিরোনামে উঠে এসেছে। গণ অন্ত্যেষ্টির ছবিই হোক বা বিনামূল্যে অক্সিজেন সিলিন্ডার পাওয়ার জন্য মন্দির চত্বরে মানুষের সুদীর্ঘ সারিবদ্ধ দৃশ্য- এ সবই সোশ্যাল মিডিয়ার মাধ্যমে ছড়িয়ে পড়েছে বিশ্ব জুড়ে।
এই পরিস্থিতির দু’মাস পরে, যখন ভারতের বড় শহরগুলিতে সংক্রমণের সংখ্যা ক্রমশই নিম্নগামী, ঠিক তখনই দেশের গ্রামীণ জেলাগুলিতে রোজ হু হু করে বেড়ে চলেছে সংক্রমিতের সংখ্যা। এবং সংক্রমণের নিরিখে এগিয়ে আছে রাজস্থান, মধ্যপ্রদেশ, উত্তর প্রদেশ, কর্ণাটক, অন্ধ্রপ্রদেশ এবং কেরলের মতো রাজ্যগুলি (দ্রষ্টব্য: চিত্র ১)। ভারতীয় স্টেট ব্যাঙ্কের এক রিপোর্টে দেখা যাচ্ছে, মে মাসের মাঝামাঝি সময়ের মধ্যে দেশে রোজ নতুন সংক্রমণের ৫০% ঘটেছে গ্রামীণ জেলাগুলিতে।[২] মহারাষ্ট্রের অমরাবতীর গ্রামীণ অঞ্চলগুলি বিপুল সংখ্যক নতুন সংক্রমণের ফলে সবচেয়ে বেশি ক্ষতিগ্রস্ত হয়েছে।[৩] একই রাজ্যে অবস্থিত নাগপুরের গ্রামীণ অঞ্চলগুলিরও একই অবস্থা। কোভিড-১৯ সংক্রমণে হরিয়ানায় মোট মৃত্যুর ৩৫% হয়েছে গ্রামাঞ্চলে। এ ক্ষেত্রে সর্বাধিক মৃত্যু ঘটেছে হিসারে (২৫৮), তার ঠিক পরেই রয়েছে ভিওয়ানি (২১৭), ফতেহাবাদ (১৫৯) এবং কারনাল (১৫০)[৪]। করোনা সংক্রমণের দ্বিতীয় ঢেউ আছড়ে পড়েছে গুজরাটের গ্রামাঞ্চলেও।[৫] ১৩,০০০ জনসংখ্যা বিশিষ্ট গুজরাটের চোগাত গ্রামে কুড়ি দিনের মধ্যে ৯০ জনের মৃত্যু হয়েছে। ভারতের দুটি অন্যতম বৃহৎ ও জনবহুল রাজ্য উত্তর প্রদেশ ও বিহারের গ্রামাঞ্চলেও কোভিড-১৯ সংক্রমণের হারের সুতীব্র বৃদ্ধি লক্ষ করা গেছে।[ক]
ভারতে গ্রামীণ জেলাগুলিতে কোভিড-১৯ সংক্রমণের সঠিক সংখ্যা সরকারি পরিসংখ্যানের চেয়ে অনেকটাই বেশি হতে পারে- এর দুটি প্রধান কারণ হল কোভিড পরীক্ষার নিম্ন হার[৬] এবং সংক্রমিত ব্যক্তির পরীক্ষা করানোয় দ্বিধা।[৭] ভারতের গ্রামাঞ্চলগুলিতে চিকিৎসা পরিষেবার যে করুণ দশা, তাতে বছরের শুরুতে বড় শহরগুলির গড়ে তোলা প্রতিরোধের তুলনায় গ্রামীণ এলাকায় অতিমারির ঢেউ রোধ করা আগামী দিনে কঠিনতর হতে চলেছে।
চিত্র ১: শহুরে ও গ্রামীণ এলাকায় কোভিড-১৯ সংক্রমণের প্রবণতা

চিত্র ২-এ দেখা যাচ্ছে যে, ২০২০ সালের সেপ্টেম্বর মাসে প্রথম ঢেউয়ের শীর্ষ পর্যায়ে প্রতি তিনটি নতুন সংক্রমণের মধ্যে এক জন করে (৩৩%) গ্রামাঞ্চল থেকে সংক্রমিত হচ্ছেন। গ্রামীণ ও আধা-গ্রামীণ এলাকায় সংক্রমণের হার প্রায় ৬৫%, যা শহর ওআধা-শহরগুলির ৩৪% সংক্রমণের পরিমাণের প্রায় দ্বিগুণ।
চিত্র ২: শহর, আধা-শহর, গ্রামীণ ও আধা-গ্রামীণ এলাকায় কোভিড-১৯ সংক্রমণের সংখ্যা

চিত্র ৩: শহর, আধা-শহর, গ্রামীণ ও আধা-গ্রামীণ অঞ্চলে প্রতি ১০০ জনে টিকাকরণের হার (২০২১)

পাশাপাশি, গ্রামীণ এলাকায় টিকাকরণের হার শহরাঞ্চলের তুলনায় অপেক্ষাকৃত মন্থর (দ্রষ্টব্য: চিত্র ৩)। এর মূল কারণগুলির মধ্যে আছে, ইন্টারনেট সংযোগের অভাব, স্মার্টফোনের কম ব্যবহার, ডিজিটাল পদ্ধতি সম্পর্কে জ্ঞানের অভাব এবং টিকাকরণ আদৌ নিরাপদ কি না, তা নিয়ে ভীতি।[১১] সময় মতো টিকার সহজলভ্যতার অভাব সমস্যাটিকে আরও জটিল করে তুলেছে।[১২] সর্বোপরি, ২০২০ সালের ডিসেম্বর মাসে ভারতের ১৬টি রাজ্যের ৬০টি জেলার গৃহভিত্তিক সমীক্ষায় সাধারণ মানুষের টিকা নেওয়ার প্রতি অনীহার ছবিটি সুস্পষ্ট হয়েছে যেখানে মাত্র ৪৪% শতাংশ মানুষ টাকা খরচ করে টিকা নেওয়ার ব্যাপারে সম্মতি প্রকাশ করেছেন।[১৩]
যে হেতু ভারতের মোট জনসংখ্যার ৬৫.৫% মানুষ গ্রামাঞ্চলে বসবাস করেন[১৪], তাই গ্রামীণ ভারতে স্বাস্থ্য বিপর্যয় রুখতে অবিলম্বে জরুরি পদক্ষেপ প্রয়োজন। অর্থনৈতিক সংকট এই সমস্যাকে আরও তীব্র করে তুলেছে। ক্রমবর্ধমান সংক্রমণের মোকাবিলায় উত্তর প্রদেশ ও মধ্য প্রদেশের মতো রাজ্যগুলি লকডাউনের পথ নিয়েছে। এর ফলে গ্রাম থেকে আসা নিকটস্থ শহরে দৈনিক মজুরিতে কর্মরত শ্রমিক এবং ফেরিওয়ালারা তাঁদের জীবিকা হারিয়েছেন। অধিকাংশ গ্রামীণ পরিবারই বড় শহরে কর্মরত পারিবারিক সদস্যের উপার্জনের উপর নির্ভরশীল। বড় শহরগুলিতে সংক্রমণের হার বাড়তে শুরু করায় ফেব্রুয়ারি মাসের শুরুতেই অসংখ্য পরিযায়ী শ্রমিক দলে দলে শহর ছাড়তে শুরু করেন, ঠিক যেমনটা হয়েছিল ২০২০ সালে করোনা সংক্রমণের প্রথম ঢেউ ও তৎপরবর্তী লকডাউনের সময়ে। উপার্জনের পথ বন্ধ হয়ে যাওয়ায় অধিকাংশ গ্রামীণ পরিবারই অতিরিক্ত ঋণগ্রস্ততা ও সুতীব্র ক্ষুধার সম্মুখীন হয়েছেন। সংবাদমাধ্যমের রিপোর্টে দেখা যাচ্ছে যে, গ্রামে বসবাসকারী অসংখ্য মানুষ অর্থাভাবে ডাল ও সবজির মতো সাধারণ পুষ্টিকর খাবার সংগ্রহে অসমর্থ হয়েছেন এবং তাঁদের খাদ্যগ্রহণের পরিমাণ উল্লেখযোগ্য ভাবে হ্রাস পেয়েছে।[১৫] সর্বোপরি, ২০২০ সালের অক্টোবরে করা একটি সমীক্ষায় দেখা যাচ্ছে, ভারতে ১১টি রাজ্যের শহর ও গ্রামে বসবাসকারী প্রায় ৭০% পরিবারের মানুষ পুষ্টিকর খাবার পাচ্ছেন না এবং এদের মধ্যে প্রায় অর্ধেক সংখ্যক মানুষ দিনে অন্তত এক দফার খাবার থেকে বঞ্চিত হচ্ছেন।[১৬] ভারত যদি তার গ্রামাঞ্চলে আরও একটি মানবিক বিপর্যয় রুখতে চায়, তা হলে ভাইরাসের সংক্রমণ ছড়িয়ে পড়া আটকাতে সুনির্দিষ্ট কৌশলের পাশাপাশি প্রয়োজন গ্রামীণ অর্থনীতিকে মজবুত করার আন্তরিক ওসুনির্দিষ্ট প্রয়াস ও সেখানে বসবাসকারী মানুষদের উন্নতিকল্পে সামাজিক পরিষেবা প্রদান।
এই বিশেষ প্রতিবেদনটিতে কোভিড-১৯ অতিমারির ফলে ভারতের গ্রামগুলিতে সৃষ্ট প্রতিবন্ধকতাগুলিকে তুলে ধরার পাশাপাশি একটি দশ দফা কর্মসূচির খসড়া তৈরি করা হয়েছে। এর মূল লক্ষ্য হল অতিমারির বিরুদ্ধে কার্যকর প্রতিরোধ গড়ে তোলা ও গ্রামীণ অর্থনীতিকে চাঙ্গা করা। প্রতিবেদনটির বাকি অংশে গ্রামাঞ্চলে কোভিড-১৯ অতিমারির মোকাবিলায় সরকারের তরফে করা পদক্ষেপ, উক্ত অঞ্চলগুলির বিশেষ প্রতিবন্ধকতা এবং সেই সমস্ত বাধা অবিলম্বে অতিক্রম করার জন্য দশ দফা কৌশলের কথা বলা হয়েছে। প্রতিবেদনের অন্য সুপারিশগুলির মধ্যে একটিটাস্ক ফোর্স গঠন এবং গ্রামাঞ্চলের জন্য বিশেষ অর্থনৈতিক প্যাকেজের ব্যবস্থার কথা উল্লেখযোগ্য।
২০২১ সালের মে মাসে কেন্দ্রীয় সরকার শহরঘেঁষা এলাকা, গ্রামাঞ্চল এবং জনজাতি অধ্যুষিত এলাকায় কোভিড-১৯ প্রতিরোধের লক্ষ্যে একটি এসওপি (স্ট্যান্ডার্ড অপারেটিং প্র্যাকটিসেস) প্রকাশ করে।[১৭] [১৮] সেই পরিকল্পনায় রাজ্য স্বাস্থ্য সচিবদের তৃণমূল স্তরে এই এসওপি কার্যকর করার কাজ দেখভালের দায়িত্ব দেওয়া হয়। পরিকল্পনায় যে যে মূল কর্মসূচি নেওয়ার কথা হয়েছে, তা নিচে উল্লেখ করা হল।
১) কোভিড ১৯-এর সংক্রমণের প্রাথমিক লক্ষণ বোঝার জন্য অ্যাক্রিডেটেড সোশ্যাল হেলথ অ্যাক্টিভিস্ট[খ] বা আশা কর্মীরা পঞ্চায়েতি প্রতিষ্ঠান দ্বারা প্রশিক্ষিত হবেন।
২) কোভিডের লক্ষণ এবং এই সময়ে কী ধরনের সচেতনতা অবলম্বন করা উচিত, সেই প্রচারে মহিলাদের স্বনির্ভর গোষ্ঠীগুলিকে কাজে লাগানো হবে।
৩) পরীক্ষা, অগ্রাধিকার বাছাই এবং চিকিৎসা। বাড়িতে আলাদা করে রাখা রোগীদের উপর নজর রাখার পাশাপাশি খুঁটিয়ে কোভিড আক্রান্তদের শনাক্ত করতে হবে, আলাদা রাখার ব্যবস্থা করতে হবে এবং প্রয়োজনে তাদের যথাযোগ্য জায়গায় পাঠাতে হবে। কোভিড-১৯ পরিষেবার কাজে জোর দিতে হবে। মানসিক স্বাস্থ্যের দিকেও খেয়াল রাখতে হবে।
৪) রোগীদের মৃত্যুর হার কমাতে রাজ্যের স্বাস্থ্য প্রশাসকদের আরও বেশি করে অগ্রাধিকার বাছাই পদ্ধতিতে চিকিৎসা করতে হবে।
৫) টিকাকরণের হার বাড়াতে হবে। বিশেষ করে ৪৫-ঊর্ধ্ব মানুষদের আরও বেশি করে টিকা দেওয়া প্রয়োজন। আশা কর্মী এবং ব্লকের মেডিক্যাল অফিসারেরা টিকা নেওয়ার জন্য মানুষকে আরও বেশি করে উদ্বুদ্ধ করবেন।
৬) কেন্দ্র এবং রাজ্য সরকারের নানা প্রকল্পকে কাজে লাগিয়ে খাবারের রেশন, পানীয় জল, স্বাস্থ্যবিধিসম্মত পরিবেশ প্রদানের পাশাপাশি মহাত্মা গান্ধী ন্যাশনাল রুরাল এমপ্লয়মেন্ট গ্যারান্টি অ্যাক্টের (এমজিএনআরইজিএ) আওতায় কর্মসংস্থানের ব্যবস্থা করতে হবে। আপৎকালীন পরিষেবার জন্য জেলা/উপজেলাগুলির স্বাস্থ্য ব্যবস্থার মধ্যে যোগাযোগ স্থাপন করতে হবে।[১৯]
৭) একটি ত্রিস্তরীয় কাঠামো গঠন করতে হবে: মৃদু উপসর্গ সম্পন্ন ব্যক্তিদের জন্য একটি কোভিড কেয়ার কেন্দ্র; মাঝারি উপসর্গ বিশিষ্ট ব্যক্তিদের জন্য প্রাথমিক অথবা কমিউনিটি স্বাস্থ্যকেন্দ্র কিংবা উপজেলার হাসপাতাল; এবং তীব্র উপসর্গ যুক্ত ব্যক্তিদের জন্য জেলা হাসপাতাল বা বেসরকারি হাসপাতাল। অসুস্থ ব্যক্তিদের দ্রুত স্থানান্তরণের জন্য অ্যাম্বুল্যান্সের ব্যবস্থা রাখতে হবে।[২০]
৮) প্রত্যন্ত গ্রামগুলিতে এবং বিচ্ছিন্ন জনগোষ্ঠীর কাছে ড্রোনের সাহায্যে টিকা পৌঁছে দেওয়ার বিষয়টিও ভেবে দেখতে হবে।[২১]
২০১৮ সালে জাতীয় গ্রামীণ স্বাস্থ্য মিশন ও আয়ুষ্মান ভারত কর্মসূচি প্রণয়নের পর থেকে ভারতের গ্রামীণ স্বাস্থ্য পরিষেবার উন্নতি হয়েছে। যদিও এই পরিকাঠামো কোভিড-১৯ অতিমারির ফলে উদ্ভুত পরিস্থিতির মোকাবিলা করার পক্ষে যথেষ্ট নয়। ভারতের গ্রামীণ এলাকা বরাবরই স্বাস্থ্য পরিষেবার বিশেষ সুযোগ পায়নি। (দ্রষ্টব্য চিত্র ৪)
চিত্র ৪: গ্রামীণ ভারতে সাধারণ স্বাস্থ্য পরিষেবার কাঠামো

গ্রামীণ জেলাগুলিতে স্বাস্থ্যকেন্দ্রগুলি অতিমারির সময়ের আগে থেকেই অতিরিক্ত রোগীর চাপে জর্জরিত। গ্রামীণ স্বাস্থ্য পরিসংখ্যান ২০১৯-২০ অনুযায়ী, গ্রামের উপস্বাস্থ্যকেন্দ্র, প্রাথমিক স্বাস্থ্যকেন্দ্র, ও কমিউনিটি স্বাস্থ্যকেন্দ্রগুলি গড়ে যথাক্রমে ৫৭২৯, ৩৫৭৩০, ১৭১৭৭৯ জন মানুষকে স্বাস্থ্য পরিষেবা প্রদান করেছে, যেখানে তারা সর্বোচ্চ যথাক্রমে ৫০০০ জন, ৩০০০০ জন এবং ১২০০০০ জনকে স্বাস্থ্য পরিষেবা দেওয়ার ক্ষমতা রাখে।[২৩]
বিভিন্ন রাজ্যের পরিসংখ্যানে উল্লেখযোগ্য পার্থক্য লক্ষ্য করা গেছে (দ্রষ্টব্য চিত্র ৫, ৬ এবং ৭)। ইতিমধ্যেই বিহার, উত্তর প্রদেশ, ঝাড়খণ্ড, মধ্যপ্রদেশ ও মহারাষ্ট্র-সহ একাধিক রাজ্যের প্রাথমিক স্বাস্থ্যকেন্দ্র ও উপ স্বাস্থ্যকেন্দ্র- উভয় পরিষেবাই বর্ধিত জনসংখ্যার চাপে জেরবার। কোভিড-১৯ সংক্রমণের ক্রমবর্ধমান সংখ্যা এই চাপ কয়েক গুণ বাড়িয়ে তুলেছে।
চিত্র ৫: ২০২০ সালে উপস্বাস্থ্যকেন্দ্রগুলি দ্বারা পরিষেবা প্রাপ্ত গ্রামীণ জনসংখ্যার গড়
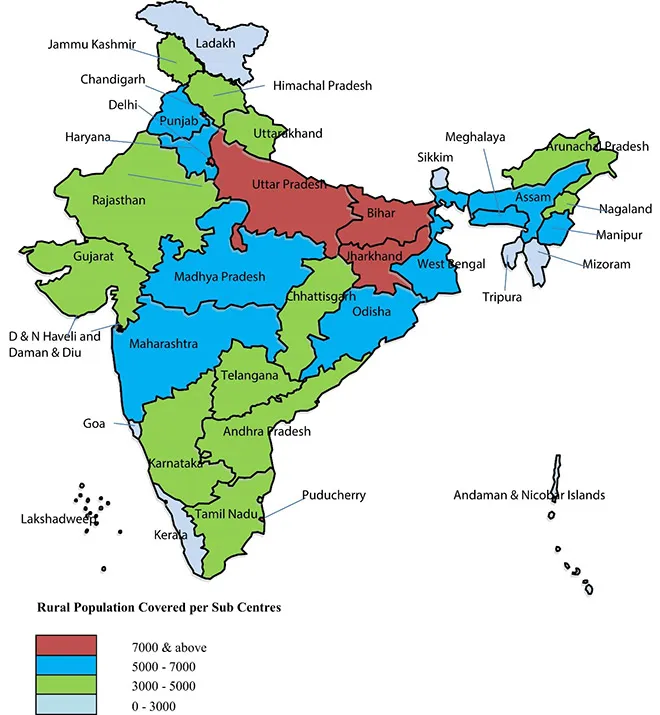
চিত্র ৬: ২০২০ সালে প্রতিটি প্রাথমিক স্বাস্থ্যকেন্দ্রে চিকিৎসা প্রাপ্ত গ্রামীণ জনসংখ্যার গড়

চিত্র ৭: ২০২০ সালে প্রতিটি কমিউনিটি স্বাস্থ্যকেন্দ্রে চিকিৎসা প্রাপ্ত গ্রামীণ জনসংখ্যার গড়

ভারতের গ্রামাঞ্চলে অবস্থিত উপস্বাস্থ্যকেন্দ্র, প্রাথমিক স্বাস্থ্যকেন্দ্র এবং কমিউনিটি স্বাস্থ্যকেন্দ্রগুলিতে প্রায়শই রোগ নির্ণয়ের উপযুক্ত সরঞ্জামএবং ওষুধের অভাব লক্ষ করা যায়।[২৭] যেমন সংবাদমাধ্যমের রিপোর্টে দেখা যাচ্ছে, বিহারের স্বাস্থ্যকেন্দ্রগুলিতে অ্যাম্বুল্যান্স না থাকার দরুন বহু সংখ্যক রোগীকে টেস্ট কিট ও প্যারাসিটামলের মতো সাধারণ ওষুধের জন্য দীর্ঘ পথ পায়ে হেঁটে যেতে হয়েছে।[২৮]
বিশেষত গ্রামীণ এলাকায় প্রযুক্তির সাহায্যে বর্তমান স্বাস্থ্যব্যবস্থা উন্নততর করা সম্ভব। ইন্টারনেট সংযোগের অভাব, প্রয়োজনীয় পরিকাঠামো না থাকা এবং স্মার্টফোনের সীমিত ব্যবহারের মতো দীর্ঘমেয়াদি প্রতিকূলতা থেকেই যায়। যদিও আয়ুষ্মান ভারত কর্মসূচির অন্যতম প্রধান লক্ষ্য হল গ্রামাঞ্চলে স্বাস্থ্যব্যবস্থার উন্নতির জন্য তথ্যপ্রযুক্তির এক সুদৃঢ় পরিকাঠামো গড়ে তোলা, কিন্তু সমস্ত আশা কর্মীর কাছে স্মার্টফোন না থাকা এবং উপস্বাস্থ্যকেন্দ্রগুলিতে কম্পিউটারের অভাব ইত্যাদি কারণ এই লক্ষ্যপূরণে বাধা সৃষ্টি করেছে।
সর্বোপরি, গ্রামে বসবাসকারী মানুষজন স্মার্টফোনের বদলে সাধারণ মোবাইল ফোন ব্যবহারে বেশি স্বাচ্ছন্দ্য অনুভব করেন, কারণ তাঁদের স্মার্টফোন কেনার সামর্থ্য নেই। ফলে কেন্দ্রীয় সরকারের প্রচেষ্টাগুলি, যেমন সংক্রমিত হলে স্বাস্থ্য মন্ত্রকের নির্দেশ মতো বিশেষজ্ঞ চিকিৎসকদের সঙ্গে টেলিফোনে আলোচনার মাধ্যমে চিকিৎসার সুবিধে ইত্যাদি গ্রামীণ এলাকায় ব্যর্থ হওয়ার সম্ভাবনাই প্রবল।
ভারতের গ্রামীণ জেলাগুলিতে প্রশিক্ষণপ্রাপ্ত স্বাস্থ্যকর্মীর অভাব থাকায় সমগ্র চিকিৎসা পরিকাঠামো আশা কর্মীদের উপর নির্ভরশীল, যাঁরা এক্ষেত্রে স্বাস্থ্য পরিষেবার মূল ধারক এবং বাহক। ভারতের ১৩ লক্ষ মহিলা স্বাস্থ্যকর্মীর শক্তিশালী দল (অঙ্গনওয়াড়ি কর্মী)[গ] কোভিড-১৯ মোকাবিলায় অত্যন্ত গুরুত্বপূর্ণ ভূমিকা পালন করেছে। এই কর্মীরা সংক্রমণ শৃঙ্খলের উৎস সন্ধান ও সাধারণ মানুষের মধ্যে সচেতনতা বাড়ানোর জন্য প্রচারের কাজ চালিয়ে গেছেন অবিরাম। যদিও অক্মফামের করা[২৯]) একটি সমীক্ষায় দেখা গেছে যে, আশা কর্মীদের এক চতুর্থাংশেরও বেশি তাঁদের সুরক্ষার জন্য প্রয়োজনীয় মাস্ক ও গ্লাভস পাননি এবং প্রাপ্য মাসিক পারিশ্রমিক থেকেও তাঁরা বঞ্চিত হয়েছেন।
ভারতের এক সুবিশাল অংশ চিকিৎসক, স্বাস্থ্যকর্মী, প্যারামেডিক্যাল কর্মী এবং সন্তান প্রসবে সাহায্যকারী দাইমার অভাবে জর্জরিত। গ্রামীণ স্বাস্থ্য পরিসংখ্যান ২০১৯-২০ অনুযায়ী, গ্রামের উপস্বাস্থ্যকেন্দ্রগুলিতে মহিলা স্বাস্থ্যকর্মীদের[ঘ] জন্য অনুমোদিত পদের ১৪.১% এবং পুরুষ স্বাস্থ্যকর্মীদের জন্য অনুমোদিত পদের ৩৭% এখন ফাঁকা রয়েছে। পাশাপাশি ভারতের গ্রামীণ এলাকায় অবস্থিত প্রাথমিক স্বাস্থ্যকেন্দ্রগুলিতে প্রয়োজনীয় সমস্ত বিভাগেই এখন বহু কর্মীপদ শূন্য রয়েছে। যেমন চিকিৎসক (১৭০৪টি), নার্স (৫৭৭২টি), মহিলা স্বাস্থ্যকর্মী (৫০৬৬টি), কম্পাউন্ডার (৬২৪০টি), ল্যাবরেটরি টেকনিশিয়ান (১২০৯৮টি)। (দ্রষ্টব্য চিত্র ৮)
চিত্র ৮: গ্রামীণ প্রাথমিক স্বাস্থ্যকেন্দ্রগুলিতে মানব সম্পদ

অস্ত্রোপচার সহ বিশেষ চিকিৎসা পরিষেবা দেওয়ার লক্ষে তৈরি কমিউনিটি স্বাস্থ্যকেন্দ্রগুলির অবস্থাও একই। পরিষেবা দেওয়ার জন্য অত্যন্ত প্রয়োজনীয় বিশেষজ্ঞ চিকিৎসকের সংখ্যার মাত্র ২৪% কর্মী নিয়ে সেখানে কাজ চলছে (দ্রষ্টব্য চিত্র ৯)। ওড়িশা, ছত্তিশগড়, রাজস্থান, কর্ণাটক এবং উত্তর প্রদেশের মতো রাজ্যগুলি প্রয়োজনীয় চিকিৎসক, মেডি্ক্যাল অফিসার, নার্স এবং অন্য স্বাস্থ্যকর্মীদের তীব্র অভাবের সম্মুখীন হয়েছে।
চিত্র ৯: গ্রামীণ কমিউনিটি স্বাস্থ্যকেন্দ্রে মানব সম্পদ

জেলা হাসপাতালগুলিও একই সমস্যার সম্মুখীন। যেমনটা সারণি ১-এ দেখা যাচ্ছে, কয়েক বছর আগে আয়ুষ্মান ভারত কর্মসূচি চালু করার পর থেকে চিকিৎসক এবং প্যারামেডিক্যাল কর্মীদের সংখ্যা বেড়েছে যৎসামান্য। অতিমারির প্রথম পর্বের পর থেকেই জেলা হাসপাতালগুলিতে চিকিৎসক (২৪৬৭৬ জন থেকে ২২৮২৭ জন) এবং প্যারামেডিক্যাল কর্মীদের (৮৫১৯৪ জন থেকে ৮০৯২০ জন) সংখ্যা অভূতপূর্ব ভাবে হ্রাস পেয়েছে।
সারণি ১: ভারতের জেলা হাসপাতালগুলিতে চিকিৎসক ও প্যারামেডিক্যাল কর্মীর সংখ্যা

টার্শিয়ারি চিকিৎসা পরিষেবা ক্ষেত্রে বিগত দশকে ভারতে সরকারি বিনিয়োগ ঘটেছে কিছু পরিমাণে, বিশেষ করে স্বাস্থ্যকর্মী গড়ে তোলার ক্ষেত্রে: ২০১৪-১৯ সালের মধ্যে নতুন সরকারি মেডিক্যাল কলেজের সংখ্যা বেড়েছে ৪৭%, যেখানে বেসরকারি মেডিক্যাল কলেজের সংখ্যা বেড়েছে মাত্র ৩৩%।
স্নাতকপূর্ব চিকিৎসাবিদ্যার পড়াশোনায় ছাত্র-ছাত্রীদের আসন সংখ্যা এক লাফে বেড়েছে ৪৮%। ২০১৪-১৫ শিক্ষাবর্ষে ৫৪৩৪৮টি আসন সংখ্যা ২০১৯-২০ শিক্ষাবর্ষে বেড়ে হয়েছে ৮০৩১২টি। সরকারি মেডিক্যাল কলেজগুলিতে আসন সংখ্যা বৃদ্ধির পাশাপাশি বেসরকারি ক্ষেত্রের উপরেও জোর দেওয়া হয়েছে যাতে স্বাস্থ্য পরিষেবা ও স্বাস্থ্যকর্মীর বিপুল চাহিদা মেটানো সম্ভব হয়। যদিও এই টার্শিয়ারি হাসপাতালগুলির প্রায় সব কটিই শহরাঞ্চলে অবস্থিত।
অনিবার্য ভাবেই স্বাস্থ্যকর্মীর এই বিপুল চাহিদা মেটাতে জাতীয় গ্রামীণ স্বাস্থ্য মিশন খাতে বিনিয়োগের মাধ্যমে আরও বেশি পরিমাণে অর্থের জোগান দিতে হবে।
২০১৭ সালে ঘোষিত ভারত সরকারের জাতীয় স্বাস্থ্য নীতিতে ২০২৫ সালের মধ্যে স্বাস্থ্যক্ষেত্রে সরকারি বিনিয়োগের পরিমাণ বৃদ্ধি পেয়ে দেশের মোট অভ্যন্তরীণ উৎপাদনের(জিডিপি) ২.৫%হওয়ার কথা বলা হলেও দুর্ভাগ্যবশত এখনও পর্যন্ত জাতীয় স্বাস্থ্য মিশন (জাতীয় গ্রামীণ স্বাস্থ্য মিশন যার অন্তর্ভুক্ত) খাতে অর্থ বিনিয়োগের ক্ষেত্রে কোনও অগ্রগতি হয়নি।বস্তুত গবেষকরা প্রয়োজনীয় সরকারি বিনিয়োগ এবং বাস্তবে সরকারি বিনিয়োগের মাঝে এক ক্রমবর্ধমান ফারাক লক্ষ করছেন।[৩৩]
চিত্র ১০: স্বাস্থ্যখাতে জিডিপি-র ২.৫% বিনিয়োগের পথে ভারত

যে সব রাজ্যে পরিষেবার তীব্র চাহিদা রয়েছে, সেখানেই গ্রামীণ এলাকায় পরিকাঠামোর নির্মাণ এবং উন্নয়নের কাজ গতি হারাচ্ছে। উদাহরণ স্বরূপ বলা যায়, বিশ্নেষণে দেখা যাচ্ছে, আয়ুষ্মান ভারত প্রকল্পে সাধারণ স্বাস্থ্যকেন্দ্রগুলিকে হেলথ অ্যান্ড ওয়েলনেস সেন্টারে রূপান্তরের কাজটি ধীর গতিতে এগোচ্ছে এবং বেশির ভাগ কার্যকর হেলথ অ্যান্ড ওয়েলনেস সেন্টারগুলিই সেই সব রাজ্যে অবস্থিত যেগুলি তুলনামূলক ভাবে সম্পন্ন। বিহার, রাজস্থান, ছত্তিশগড়, মধ্যপ্রদেশ, ওড়িশা, ঝাড়খণ্ড, উত্তরপ্রদেশ এবং উত্তরাখণ্ডের মতো বিশেষ মনোযোগের দাবি রাখা রাজ্যগুলি[ঙ], যাদের সম্মিলিত জনসংখ্যা ভারতের জনসংখ্যার প্রায় অর্ধেক, সে সব রাজ্যে অসামঞ্জস্যপূর্ণ ভাবে হেলথ অ্যান্ড ওয়েলনেস সেন্টারের সংখ্যা খুবই কম।[৩৪] অতিমারির জন্য কিছু সাময়িক বিনিয়োগের ব্যবস্থা হলেও ২০২১ সালের বাজেটে চিরাচরিত পথ পরিবর্তনের চেষ্টাই করা হয়নি। বাস্তবে প্রয়োজনীয় বিনিয়োগের অঙ্কটা বিশাল হলেও ২০২০ ও ২০২১ সালের বাজেটের আনুমানিক হিসেবের মাঝে লগ্নির পরিমাণ বেড়েছে মাত্র ১০.৫%। ২০২১ সালে বরাদ্দ ৭৪৬০২ কোটি টাকা প্রকৃতপক্ষে ২০২০ সালের সংশোধিত হিসেবের ৮২৪৪৫ কোটি টাকার তুলনায় ১০% কম।[৩৫]
স্বাভাবিক ভাবেই স্বাস্থ্য পরিষেবার খাতে সরকারি বিনিয়োগের নিরিখে বিআরআইসিএস দেশগুলির[চ] মধ্যে ভারত একেবারে নীচের দিকে (দ্রষ্টব্য চিত্র ১১)। মাথাপিছু আয়ের ক্ষেত্রেও ভারতের অবস্থান এই গোষ্ঠীতে দরিদ্রতম। বিগত দু’দশকে দেশের অর্থনৈতিক অবস্থার অপেক্ষাকৃত উন্নতি হওয়া সত্ত্বেও এই বিষয়ে চোখে পড়ার মতো কোনও পরিবর্তন হয়নি। জিডিপি-র একটি নির্দিষ্ট শতাংশ স্বাস্থ্য খাতে ব্যয়ের নিরিখেও ভারতের অবস্থান এমন অনেক দেশের নিচে যেখানে মাথা পিছু আয় ভারতের তুলনায় কম (দ্রষ্টব্য চিত্র ১২)।এমনকি নেপালের মতো আয়তনে ছোট প্রতিবেশী দেশ অথবা ভারতের কাছ থেকে উন্নয়ন খাতে সাহায্যপ্রাপ্ত আফ্রিকার দেশগুলিও জনস্বাস্থ্যখাতে ভারতের তুলনায় বেশি অর্থ ব্যয় করে।
চিত্র ১১: বিআরআইসিএস-এর অন্তর্গত দেশগুলির জিডিপি-র শতাংশের ভিত্তিতে অভ্যন্তরীণ সরকারি ব্যয়

চিত্র ১২: যে সমস্ত দেশ ভারতের তুলনায় মাথা পিছু আয় কম হওয়া সত্ত্বেও জিডিপি-র শতাংশের ভিত্তিতে স্বাস্থ্যখাতে খরচ করে বেশি

শহর হোক কিংবা গ্রামাঞ্চল, কোভিড প্রতিরোধের কৌশলে ঠিকমত তথ্য সংগ্রহ এবং তা ভাগ করে নেওয়া অত্যন্ত গুরুত্বপূর্ণ। স্বাস্থ্য বিশেষজ্ঞরা বরাবরই বলেছেন, কোভিড-১৯ প্রতিরোধের কৌশল ও রোগী পরিষেবায় বাস্তব পরিসংখ্যানের উপরেই নির্ভর করা দরকার, অন্য দেশে তৈরি হওয়া নিয়মাবলির উপর নয়। কারণ আমাদের দেশের পরিস্থিতি আলাদা। একই ভাবে গ্রামাঞ্চলে কোভিড-১৯ প্রতিরোধের পন্থা শহরের অনুরূপ হবে না। কারণ, ভৌগোলিক এবং জনজীবনের ভিত্তিতে প্রত্যেকের পরিস্থিতি আলাদা।
কোভিড পরীক্ষার ব্যবস্থায় চূড়ান্ত ঘাটতি এবং তথ্য সংগ্রহের অব্যবস্থার ফলে গ্রামীণ অঞ্চলে কোভিড ১৯-এর বিস্তারের আসল ছবিটা স্পষ্ট নয়। গ্রামের দিকে মৃত্যুর সংখ্যা গণনাও সঠিক নয়। এই সব অঞ্চলে অধিকাংশ মৃত্যুই নথিভুক্ত হয় না এবং মৃতদেহকে সহজেই মাঠে অথবা পতিত জমিতে পুঁতে দেওয়া হয়।[৩৮] ভরসাযোগ্য তথ্যের অভাবে ভাইরাসের বিস্তার ও আক্রান্ত ব্যক্তিদের চিকিৎসা সংক্রান্ত নীতি নির্ধারণ করা কঠিনতর হয়েছে।
প্রখ্যাত অতিমারি বিশেষজ্ঞ এবং সেন্টার ফর গ্লোবাল হেলথ রিসার্চের ডিরেক্টর প্রভাত ঝা’র মতে, অতিমারি নিয়ন্ত্রণে মৃত্যুর সঠিক পরিসংখ্যান গুরুত্বপূর্ণ। কারণ তা বেশি রোগাক্রান্ত এলাকাগুলিকে (হটস্পট) চিহ্নিত করতে সাহায্য করে।[৩৯] রেজিস্ট্রার জেনারেল অফ ইন্ডিয়া দ্বারা একটি নমুনা রেজিস্ট্রেশন সিস্টেম চালু করার প্রস্তাব দিয়েছেন তিনি, যাতে গ্রামাঞ্চলে মৃত্যুর সঠিক তথ্য পাওয়া সম্ভব হয়। এরকম একটি ব্যবস্থা থাকলে স্থানীয় পুরসভা দৈনিক অথবা সাপ্তাহিক মৃত্যুর সংখ্যা জানাতে পারবে এবং বেশি রোগাক্রান্ত এলাকাগুলিকে চিহ্নিত করা সম্ভব হবে। এই নমুনা রেজিস্ট্রেশন সিস্টেম অনুযায়ী দেশের যে কোনও গ্রামে সমীক্ষক দল পাঠানো হবে যার সদস্যরা গ্রামের প্রত্যেক পরিবারের সঙ্গে কথা বলে জানতে চাইবেন গত কয়েক মাসে তাদের পরিবারে কোনও জন্ম অথবা মৃত্যু হয়েছে কি না। পরিবারের কারও মৃত্যু হলে পরিজনদের একটি ফর্মে তার অনুপুঙ্খ লিখে দিতে হবে। এই রেজিস্ট্রেশনের ফলে যে তথ্য পাওয়া যাবে, তাকে সেই অঞ্চলের আসল মৃত্যুসংখ্যার প্রতিনিধিত্বমূলক (প্রক্সি) হিসেবে ব্যবহার করা যেতে পারে এবং দেখা যেতে পারে তার মধ্যে কত সংখ্যক মৃত্যু হয়েছে কোভিডের কারণে।
অতিমারির কারণে দেশের বিপুল সংখ্যক গ্রামীণ মানুষ তাঁদের জীবিকা হারিয়েছেন, এ কথা আগেই সংক্ষেপে বলা হয়েছে। বহু মানুষের মাথায় চেপেছে মারাত্মক ঋণের বোঝা। অর্থনীতিবিদ প্রণব সেনের মতে, যদিও ২০২০ সালে জাতীয় অর্থনীতির ক্ষেত্রে গ্রামীণ ভারত এক অন্যতম উজ্জ্বল ক্ষেত্র হয়ে উঠেছিল, কিন্তু ২০২১ সালে সেই অঞ্চলগুলিই ভীষণ ভাবে ক্ষতিগ্রস্ত হতে চলেছে।[৪০] সংক্রমিত হওয়ার ভয়ে অথবা লকডাউনের প্রভাবে যদি কৃষকেরা বাজার অবধি পৌঁছতেই না পারেন, তা হলে ভাল ফলন হওয়া সত্ত্বেও গ্রামীণ অর্থনীতি এবার মুখ থুবড়ে পড়বে। পাশাপাশি অকৃষিজ ক্ষেত্রের সঙ্গে জড়িত রয়েছে গ্রামীণ আয়ের প্রায় ৬০%। তীব্র হারে সংক্রমণ এবং তার পরিণতিতে লকডাউনের ভয় সেই পরিষেবা ক্ষেত্রগুলিতেও ভয়ংকর প্রভাব ফেলবে। কোভিড ১৯-এর সংক্রমণ রুখতে লকডাউন জারির ফলে অর্থনীতিতে যে টালমাটাল পরিস্থিতি তৈরি হয়েছিল, ভারত তা ২০২০ সালে প্রত্যক্ষ করেছে।
যে সমস্ত পরিবারের কাছে বাঁচার মতো ন্যূনতম উপার্জন, খাদ্য বা ওষুধ ছিল না, তাদের কাছে কোভিড ১৯ প্রতিরোধে সামাজিক দূরত্ব রক্ষা করা, হাত ধোওয়া, মাস্ক পরার মতো বিধি মানার কথা আশাও করা যায় না। নাগরিকরা যখন লকডাউনের জন্য নিজেদের জীবিকা হারিয়ে বিধিনিষেধের জেরে ঘরে বন্দি হয়ে থাকতে বাধ্য হয়, তখন রাষ্ট্রকেই তাদের দেখভালের দায়িত্ব নিতে হয়। খুব স্বাভাবিক ভাবেই এই সময়ে দেশব্যাপী মানুষের পুষ্টিও ব্যাহত হয়েছে। ২০২০-২১ সালের কেন্দ্রীয় বাজেটে দেখা গিয়েছিল যে, পুষ্টি সংক্রান্ত প্রকল্প খাতে ৩৫৬০০ কোটি টাকা এবং মহিলাদের জন্য নির্মিত প্রকল্পে ২৮৬০০ কোটি টাকা বরাদ্দ করা হয়েছে। দেশের দরিদ্রতম নাগরিকদের জন্য প্রধানমন্ত্রী গরিব কল্যাণ যোজনা খাতে ১৭৪০০০ কোটি টাকার ত্রাণ ঘোষণা করেছিল সরকার।[৪১] সেই যোজনা অনুযায়ী প্রতি মাসে পরিবারগুলি পাঁচ কিলোগ্রাম অতিরিক্ত গম কিংবা চাল এবং এক কিলোগ্রাম ডাল পাবে। ন্যাশনাল ফুড সিকিওরিটি অ্যাক্টের আওতায় ‘ওয়ান নেশন ওয়ান রেশন কার্ড’-এর মতো প্রকল্পের মাধ্যমে পরিযায়ী শ্রমিকরা খাদ্যশস্য পাবেন। ন্যাশনাল ফুড সিকিওরিটি অ্যাক্ট, ২০১৩-র অধীনে থাকা ব্যক্তিদের জন্য ভারত সরকার গণবণ্টন ব্যবস্থার মাধ্যমে পাঁচ কিলোগ্রাম খাদ্যশস্য বরাদ্দ করেছে; ২০২১ সালের নভেম্বর মাস পর্যন্ত ৮০ কোটি মানুষ এই সুবিধে পাবেন।[৪২] অতিমারির কারণে তৈরি হওয়া দীর্ঘমেয়াদি অর্থনৈতিক মন্দা ও গ্রামীণ ভারতের বর্তমান সঙ্কটের কথা মাথায় রেখে এই ধরনের উদ্যোগ যথেষ্ট না-ও হতে পারে। বিগত দেড় বছরে অতিমারি আমাদের যদি কিছু শিখিয়ে থাকে তা হল- লকডাউন শুধু ভয়ের বাতাবরণই তৈরি করে না, তা গরিবদের জন্য কষ্টকর বৈষম্যের সৃষ্টি করে। অত্যাবশ্যক নয় এমন পরিষেবা সংক্রান্ত গতিবিধি রুদ্ধ করা বা তার উপর নিয়ন্ত্রণের পাশাপাশি রেশন অথবা কমিউনিটি কিচেনের মতো প্রকল্পের সূচনা করতে হবে।
কোভিড-১৯ অতিমারির মতো স্বাস্থ্য সঙ্কট ছাড়াও ভারতের গ্রামীণ মহিলারা প্রতিদিন পর্বতপ্রমাণ সমস্যার সম্মুখীন হন। যেমন- শিক্ষা ও কর্মসংস্থানের অভাব, অবৈতনিক গৃহস্থালির কাজে অনেক বেশি সময় দিতে হওয়া, প্রসবকালীন অত্যধিক মৃত্যুর হার এবং পারিবারিক নির্যাতন। দেশের কৃষিশ্রমিকদের ৭০ শতাংশের বেশি মহিলা। অথচ তার বিনিময়ে তাঁরা যৎসামান্য মজুরি পান এবং সামাজিক নিরাপত্তাও প্রায় নেই বললেই চলে।[৪৩] শহরাঞ্চলের ৫১% মেয়েরা যেখানে দশ বছর বা তার বেশি সময় ধরে স্কুলে যায়, সেখানে গ্রামের মেয়েদের সেই হার মাত্র ২৭%।[৪৪] গ্রামীণ অর্থনীতিতে কৃষক, শ্রমিক এবং উদ্যোগপতির মতো গুরুত্বপূর্ণ ভূমিকা পালন করা সত্ত্বেও মহিলারা এখনও লিঙ্গবৈষম্যের শিকার হচ্ছেন।[৪৫]
এনএফএইচএস-৪ (২০১৫-১৬) অনুসারে নাবালিকা অবস্থায় অন্তঃসত্ত্বা হওয়ার হার গ্রামীণ মেয়েদের মধ্যে ৯.২%, যা শহুরে মেয়েদের ৫% হারের তুলনায় প্রায় দ্বিগুণ। এই পরিস্থিতির অন্যতম কারণ দারিদ্র, শিক্ষার অভাব এবং কাজের সুযোগ না থাকা। এর ফলে প্রসবকালে মা এবং শিশু- উভয়েরই মৃত্যুর হার বেড়ে চলেছে এবং এটি প্রজন্মগত অপুষ্টিরও একটি কারণ।[৪৬] [৪৭] যে মুহূর্তে অতিমারি গ্রামাঞ্চলে থাবা বসিয়েছে, গ্রামীণ নারী যাঁরা ইতিমধ্যেই লিঙ্গবৈষম্যের শিকার, তাঁরা আরও বড় অর্থনৈতিক সঙ্কটের শিকার হয়েছেন। এমনিতেই পরিবারে সকলের মধ্যে মেয়েদের খাওয়ার পরিমাণ কম হওয়া দস্তুর। সেখানে গোটা পরিবারের জন্য খাবারের পরিমাণ কমে যাওয়ায়, মেয়েদের ভাগের খাবার প্রায় তলানিতে গিয়ে ঠেকেছে। কোভিডের আগে, ২০১৫-১৬ সালের পরিসংখ্যানে ভারতীর নারীদের মধ্যে রক্তাল্পতার তীব্র উপস্থিতি লক্ষ্য করা গেছে: গ্রামীণ মহিলাদের মধ্যে (১৫-৪৯ বছর বয়সী) এই হার ৫০%-এরও বেশি।
গ্রামাঞ্চলে মহিলাদের মধ্যে প্রসূতি এবং নতুন মায়েদের স্বাস্থ্য পরিষেবা একটি বড় উদ্বেগের বিষয়। অতিমারির প্রথম পর্যায়ে অন্তঃসত্ত্বা মহিলাদের মধ্যে প্রধানত কোভিড ১৯-এর মৃদু উপসর্গ দেখা গেলেও বিশেষজ্ঞরা লক্ষ্য করেছেন যে, দ্বিতীয় ঢেউ তাঁদের জন্য প্রাণঘাতী হয়েছে। যে সমস্ত অন্তঃসত্ত্বা মহিলার শরীরে রোগ প্রতিরোধ ক্ষমতা কম, দেখা গেছে কোভিড সংক্রমণ তাঁদের উপর বেশি মাত্রায় প্রভাব ফেলেছে।[৪৮] গ্রামাঞ্চলে যদিও প্রসবকালে মৃত্যুর হার গত এক দশকে কমেছে, তবুও এখনও প্রতি এক লক্ষ শিশু জন্মানোর ঘটনায় মৃত্যু হয় ১৪৩ জন মায়ের, যে হার নিঃসন্দেহে অত্যন্ত বেশি।[৪৯] অতিমারির ফলে অবস্থা আরও জটিল হয়েছে: সংবাদমাধ্যমের রিপোর্টে দেখা যাচ্ছে যে, গ্রামাঞ্চলের বহু অন্তঃসত্ত্বা মহিলাই কোভিড-১৯ পরীক্ষার ভয়ে হাসপাতালে গিয়ে সন্তানের জন্ম দিতে রাজি হচ্ছেন না।[৪০] লিঙ্গসাম্যের অভাব এমনিতেই ছিল, তার উপর অতিমারি প্রতিরোধেও লিঙ্গবৈষম্য গ্রামীণ মহিলাদের জীবনের ক্ষেত্রে অন্তরায় হয়ে উঠেছে।
গ্রাম ও শহরের মধ্যে স্থানান্তরণের প্রক্রিয়াটি ভারতে খানিক বৃত্তাকার। পরিযায়ী মানুষরা কখনওই শহরে স্থায়ী ভাবে বসবাস করেন না এবং সব সময়েই তাঁরা নিজেদের গ্রামের সঙ্গে ঘনিষ্ঠ সম্পর্ক বজায় রেখে চলেন।[৫১] ভারতে গ্রাম থেকে জীবিকার সন্ধানে শহরে আসা বহু মানুষই স্থায়ী চাকরির সুযোগ পান না। বিখ্যাত পণ্ডিত জান ব্রেমানের কথায়, “কৃষিকাজ থেকে সরে আসা মানুষজন কখনওই তাঁদের গ্রামের আস্তানা ছেড়ে চলে যান না। কারণ জন্মভূমির সঙ্গে তাঁদের সম্পর্কের শিকড় এটাই। এর প্রথম এবং প্রধান কারণ হল, এই সমস্ত মানুষ শহরাঞ্চলে অস্থায়ী কর্মীরূপে কাজে যোগ দিলেও কখনওই তাঁরা শহরের বাসিন্দা বলে বিবেচিত হন না। ফলে এই সমস্ত মানুষ কখনওই তাঁদের স্থায়ী আস্তানা অর্থাৎ নিজেদের পৈতৃক ভিটে ত্যাগ করার কথা ভাবতে পারেন না। সর্বোপরি, পরিবারের যে সমস্ত ব্যক্তি উপার্জনে অক্ষম, তাঁরাও শহরে যেতে পারেন না।”[৫২] ব্রেমানের উক্তিতে‘চক্রাকার পরিযায়ীর দল’ আদতে এমন একদল পরিযায়ী শ্রমিকের কথা বলে যাঁরা যোগ্য মজুরি পান না, প্রত্যেক দিন যাঁদের দীর্ঘ সময় ধরে কাজ করতে হয়, যাঁরা আইনি সুরক্ষা এবং সামাজিক সুরক্ষার সুযোগ থেকে বঞ্চিত এবং শহরে যাঁদের কোনও স্থায়ী আস্তানা নেই। স্বল্প সময়ের জন্য অস্থায়ী কর্মীরূপে কাজ করার পর এঁদের বাধ্য হয়ে নিজেদের গ্রামে ফিরে যেতে হয়।
২০২০ সালে দেশব্যাপী লকডাউনের সময় এরকম অজস্র পরিযায়ী শ্রমিক শহরে বেঁচে থাকার মতো অস্থায়ী কাজ জোটাতে ব্যর্থ হন। ফলে লকডাউন চলাকালীন শহর থেকে নিজেদের গ্রামে ফেরার দুরূহ যাত্রা করতে তাঁরা বাধ্য হন। এরকমই দলবদ্ধ প্রস্থানের, যদিও সংখ্যায় অপেক্ষাকৃত কম, ছবি আবার দেখা গেছে ২০২১ সালের ফেব্রুয়ারি-মার্চ মাস নাগাদ। করোনাভাইরাসের প্রকৃতি ক্রমাগত পরিবর্তন হওয়ার ফলে শহর ও গ্রামাঞ্চল- দু’জায়গাতেই এই সমস্ত শ্রমিক ভাইরাসের প্রাণঘাতী প্রজাতিগুলোর বাহক হয়ে উঠতে পারেন। অগত্যা পরিযায়ী শ্রমিকদের উচ্চ ঝুঁকি সম্পন্ন গোষ্ঠী হিসেবে চিহ্নিত করতে হবে এবং তাঁদের জন্য বিশেষ যত্নের ব্যবস্থা অবিলম্বে করে দিতে হবে।
এ বিষয়ে নিয়মমাফিক গবেষণা করা না হলেও এমন ঘটনা লক্ষ্য করা যাচ্ছে যে, গ্রামবাসীরা সংক্রমণ নির্ণায়ক পরীক্ষা বা করোনা টেস্ট করাতে রাজি হচ্ছেন না এবং তাঁরা স্বাস্থ্যকর্মীদের ফিরিয়ে দিচ্ছেন। যেমনটা বিহারের কাটিহার জেলার এক প্রাথমিক স্বাস্থ্যকেন্দ্রের ডাক্তার প্রদীপ কুমার আফসোস করেছেন।[৫৩] তিনি বলছেন, “আমরা গ্রামে ভ্রাম্যমাণ স্বাস্থ্য পরীক্ষক পাঠালেও গ্রামবাসীরা তাতে আগ্রহ দেখাচ্ছেন না। কোভিডের সঙ্গে একটা অস্বস্তিকর ছাপ জড়িয়ে থাকার জন্য তাঁরা তাঁদের উপসর্গ লুকিয়ে রাখছেন এবং পরীক্ষা এড়িয়ে যাচ্ছেন”। একথা সত্যি যে ভারতে কোভিড-১৯-এর সঙ্গে জড়িয়ে রয়েছে মারাত্মক ভয় এবং সামাজিক কলঙ্ক। তা যে শুধু গ্রামের মানুষের মনে রয়েছে তাও নয়। দেশব্যাপী লকডাউনের সময়কার বাড়াবাড়ির স্মৃতি এই ভয় আরও উস্কে দিয়েছে।[৫৪] বহু মানুষ আইসোলেশন য়ার্ডে স্থানান্তরের আতঙ্কে নিজেদের শরীরে রোগের উপসর্গ লুকিয়ে রাখছেন। মৃদু বা অল্প উপসর্গ বিশিষ্ট মানুষদের জন্য স্বাস্থ্যমন্ত্রক দ্বারা নির্দেশিত হোম আইসোলেশন বা স্বগৃহে আলাদা থাকার পদ্ধতি গ্রামাঞ্চলে অসম্ভব বললেই চলে। গ্রামাঞ্চলে রিবারগুলির সদস্য সংখ্যা সাধারণত বেশি এবং তিন প্রজন্মের মানুষের এক ছাদের তলায় থাকা একটি অত্যন্ত স্বাভাবিক ঘটনার মধ্যেই পড়ে। পাশাপাশি গ্রামের বাড়িগুলি হোম কোয়ারান্টাইনের প্রয়োজনীয় শর্তগুলি মেনে চলার উপযুক্ত নয়। অধিকাংশ বাড়িতেই কোভিড-১৯ সংক্রমিত ব্যক্তির ব্যবহার করার জন্য দ্বিতীয় শৌচাগারের ব্যবস্থা নেই। সাধারণত এই সব বাড়িতে একটি বা দুটি মাত্র ঘর থাকে। সেই ঘরগুলি ব্যবহার করা হয় শস্য মজুতের কাজে এবং পরিবারের সমস্ত সদস্য অন্য একটি ঘরে অথবা উঠোনে একসঙ্গে ঘুমোতে যান। উত্তরাখণ্ডের পিথোরাগড়ের বাসিন্দা এবং উদ্যোগপতি ভৈরবী জানি এই বিষয়টি টুইটারে খুব যত্ন সহকারে ব্যাখ্যা করেছেন।[৫৫] জানি দেখিয়েছেন যে, গ্রামীণ স্বাস্থ্য পরিষেবার পরিকাঠামো কতটা দুর্বল এবং কোভিড-১৯ সংক্রমণ রোখার নিয়মাবলির কোন কোন দিকগুলি গ্রামীণ পরিস্থিতিতে মেনে চলা সম্ভব হবে না। এই বিষয়ে তাঁর ধারাবাহিক ভাবে করা টুইটগুলির সঙ্গে সহমত হয়েছেন বহু মানুষ। তিনি তাঁর করা টুইটে প্রচলিত ভ্রান্ত ধারণার বিরুদ্ধে গ্রামে গ্রামে সচেতনতা গড়ে তোলা, গ্রামের পঞ্চায়েতের ঘরটিকে আশা কর্মীদের দেখাশোনায় আইসোলেশন বা পৃথকীকরণ কেন্দ্র হিসেবে ব্যবহার করা এবং স্বাস্থ্য পরীক্ষার দ্রুততার উপরে জোর দিয়েছেন।
গ্রামবাসীরা অনেক সময়ে অপ্রশিক্ষিত স্বাস্থ্যকর্মীদের অথবা সোশ্যাল মিডিয়ায় ঘুরতে থাকা ভুল তথ্যের ফাঁদে পড়ে হয়রান হচ্ছেন।[৫৬] খবরের প্রতিবেদনে দেখা যাচ্ছে যে, মধ্যপ্রদেশ ও হরিয়ানার গ্রামাঞ্চলে সাধারণ মানুষ অনন্যোপায় হয়ে অপ্রশিক্ষিত স্বাস্থ্যকর্মী এবং চিকিৎসকদের দ্বারস্থ হয়েছেন। এই সব মানুষের কাছে সিদ্ধান্ত নেওয়ার মতো যথেষ্ট পরিমাণ সঠিক তথ্যের অভাব, আইসোলেশন ওয়ার্ডে পৃথকীকরণের ভয়, গ্রামাঞ্চলে স্বাস্থ্য পরিষেবার অভাব এবং শহরের হাসপাতালগুলির জনারণ্যে পরিণত হওয়া- এ সবই উক্ত সিদ্ধান্তের সম্ভাব্য কারণ হিসেবে দর্শানো যেতে পারে।[৫৭] পাশাপাশি, টিকাকরণ সংক্রান্ত সঠিক তথ্যের অভাবে গ্রামবাসীরা সরকারি টিকাকরণ কর্মসূচিতে অংশগ্রহণে অনীহা বোধ করেছেন।[৫৮]
স্বাস্থ্যমন্ত্রক, গ্রামোন্নয়ন মন্ত্রক, কৃষিমন্ত্রক, পঞ্চায়েতি রাজ, রাজ্য সরকার এবং স্বাস্থ্য বিশেষজ্ঞ ও অন্যান্য বিশেষজ্ঞ যেমন অর্থনীতিবিদ ও সমাজবিজ্ঞানীদের নিয়ে ভারত সরকারের তরফে অবিলম্বে একটি টাস্ক ফোর্স গঠন করা উচিত।
এই টাস্ক ফোর্সের দুটি প্রধান উদ্দেশ্য হবে- কোভিড ১৯ প্রতিরোধের নিয়মবিধি কার্যকর করা এবং গ্রামীণ স্বাস্থ্য পরিকাঠামোর উন্নতিসাধন। যে কর্মীদল নিয়মবিধি কার্যকর করার উপরে জোর দেবে, তাদের প্রধান লক্ষ্য হবে জনসচেতনতার প্রসার, সঠিক তথ্যের প্রচার, নির্দিষ্ট সমস্যার জায়গাগুলি চিহ্নিতকরণ এবং স্থানীয় পরিসরে সমস্যার সমাধানের সূত্র খোঁজা। ভারতীয় গ্রামাঞ্চলের ব্যাপক বৈচিত্রের কথা মাথায় রেখে বলা যায় যে, এই সমস্ত ক্ষেত্রে উপরতলা থেকে চাপিয়ে দেওয়া সিদ্ধান্ত বা কর্মপন্থা কখনওই খুব একটা কার্যকর হতে পারে না। টাস্ক ফোর্সের বিশেষজ্ঞদের স্থানীয় প্রশাসনের সঙ্গে নিয়মিত আলোচনার মাধ্যমে উক্ত অঞ্চলের বিশেষ প্রতিবন্ধকতাগুলি খুঁজে বার করতে হবে। গ্রামীণ স্বাস্থ্য পরিষেবার পরিকাঠামো মজবুত করার জন্য বিশেষজ্ঞদের এমন এক সর্বাঙ্গীন কৌশল অবলম্বন করতে হবে যা ওষুধপত্র, টেস্টিং কিট ইত্যাদি বিতরণ, ভ্রাম্যমান স্বাস্থ্য পরিষেবার দল, অক্সিজেনের চাহিদা, ক্রমশ বেশি সংক্রমিত হয়ে ওঠা অঞ্চলগুলিতে অস্থায়ী হাসপাতাল নির্মাণ ও কোভিড-১৯ সংক্রমিত মানুষদের জন্য অঞ্চলভিত্তিক ‘আদর্শ স্বাস্থ্য নিয়মাবলি’র প্রণয়ন- এই সমস্ত কিছুকে সমান গুরুত্ব দেবে।
গ্রামীণ জেলাগুলিতে কোভিড-১৯ সংক্রমণের মোকাবিলায় ভারতের অন্যতম প্রথম পদক্ষেপ হওয়া উচিত মানুষের মধ্যে সচেতনতার প্রসারে ব্যাপক হারে গণপ্রচারের ব্যবস্থা করা। ভারত ইতিমধ্যেই পোলিয়ো, এইচআইভি/ এডস ও কুষ্ঠের মতো রোগ নিরাময়ের উদ্দেশ্যে সফল গণপ্রচারের আয়োজন করেছে। একই রকম ভাবে টেলিভিশন, রেডিও, খবরের কাগজ ইত্যাদি সব ধরনের গণমাধ্যম ব্যবহার করে ও স্বাস্থ্যকর্মীদের সাহায্যে বাড়ি বাড়ি পৌঁছে প্রচারের মাধ্যমে সমগ্র দেশব্যাপী ব্যাপক গণ সচেতনতা গড়ে তুলতে হবে। এই মুহূর্তে এটি আরও বিশেষ ভাবে প্রয়োজনীয় কারণ বর্তমানে টিভি ও রেডিওর মাধ্যমে সরকারের তরফে করা অধিকাংশ সচেতনতামূলক প্রচারই মূলত শহরকেন্দ্রিক। এই সমস্ত কর্মসূচিকে আরও জনমুখী এবং সফল করে তুলতে যে পন্থাগুলির উপর বিশেষ নজর দিতে হবে, সেগুলি হল- গ্রামের মানুষ বা জনজাতীয়দের জীবনযাপনের সঙ্গে সাযুজ্য রেখে কর্মসূচির রূপরেখা নির্মাণ, গ্রামীণ চরিত্রের মাধ্যমে মূল বক্তব্যের উপস্থাপন এবং সর্বোপরি আঞ্চলিক ভাষায় প্রচার। এর ফলে গ্রামীণ জনগোষ্ঠীর পক্ষে নিজেদের পরিসরে সামাজিক দূরত্ব বিধির প্রয়োগ এবং কোভিড পরীক্ষা ও টিকাকরণের সম্পর্কে সঠিক ধারণা গড়ে তোলা সম্ভব হবে। এই কর্মসূচি সফল করার জন্য নাগরিক সমাজ সংগঠন, এনজিও, এবং স্থানীয় সংগঠনগুলিকে আরও বেশি করে এই প্রক্রিয়ার সঙ্গে সংযুক্ত করতে হবে।
ভারতের গ্রামাঞ্চলে শক্তিশালী এবং সর্বাঙ্গীন প্রাথমিক স্বাস্থ্য পরিষেবা ব্যবস্থা গড়ে তোলার জন্য স্বাস্থ্য নীতির বিশেষজ্ঞ ও সমর্থকরা দীর্ঘদিন যাবৎ স্বাস্থ্য খাতে অধিকতর বাজেট বরাদ্দের দাবি তুলেছেন। যুদ্ধকালীন তৎপরতায় প্রাথমিক স্বাস্থ্যকেন্দ্র এবং কমিউনিটি স্বাস্থ্যকেন্দ্রগুলির উন্নতি করতে হবে। কোভিড-১৯ অতিমারি স্বাস্থ্য বিপর্যয়ের নিরিখে ভারতের দুর্দশার ছবি তুলে ধরেছে এবং স্বাস্থ্য খাতে আরও বেশি পরিমাণে সরকারি বিনিয়োগের প্রয়োজন স্পষ্ট করে দিয়েছে। জিডিপি-র মাত্র ১.২৬ শতাংশের হিসেবে ভারতের স্বাস্থ্য খাতে বিনিয়োগের পরিমাণ বিশ্বে সর্বনিম্ন, যা জাতীয় স্বাস্থ্য নীতির লক্ষ্যমাত্রা- জিডিপি-র ২.৫% বিনিয়োগের চেয়ে অনেক কম।[৫৯] বাংলাদেশ ও পাকিস্তানের মতো ভারতের নিকটতম প্রতিবেশী দেশগুলোও জনস্বাস্থ্য খাতে তাদের জিডিপি-র ৩%-এর বেশি খরচ করে। গ্লোবাল বার্ডন অফ ডিজিজ স্টাডি অনুযায়ী, স্বাস্থ্য পরিষেবার গুণমান ও সহজলভ্যতার নিরিখে[৬০] বিশ্বের ১৯৫টি দেশের মধ্যে ভারতের স্থান ১৪৫তম, যা চিন (৪৮তম), শ্রীলঙ্কা (৭১তম) এবং বাংলাদেশের (১৩৩তম) পরে। কোভিড-১৯ অতিমারি ভারতের শহর ও গ্রামের স্বাস্থ্য পরিষেবার বৈষম্যের দিকটি আরও প্রকট করে তুলেছে। ফলে গ্রামীণ স্বাস্থ্য পরিষেবার পরিকাঠামো গঠনে, যেমন আইসিইউ সুবিধেযুক্ত হাসপাতাল নির্মাণ ইত্যাদিতে বিনিয়োগ করার প্রয়োজন আরও জরুরি হয়ে উঠেছে। সরকারের তরফে সরকারি এবং বেসরকারি যৌথ বিনিয়োগের মডেল অনুসরণ করে অত্যন্ত দ্রুততার সঙ্গে প্রয়োজনীয় সব পরিষেবার বন্দোবস্ত করা উচিত।[৬১]
নোবেল পুরস্কার প্রাপ্ত অর্থনীতিবিদ অমর্ত্য সেন লকডাউন এবং সামাজিক দূরত্ব রক্ষা করতে হওয়ার ফলে যাতায়াতের উপরে তৈরি হওয়া বিধিনিষেধের পাশাপাশি সরকারি তরফে গ্রামীণ মানুষের জন্য খাদ্য, উপার্জনের উপায় এবং স্বাস্থ্য পরিষেবা প্রদানের পক্ষে সওয়াল করেছেন। কারণ এই পরিস্থিতিতে সবচেয়ে বেশি ব্যাহত হয় এই জরুরি বিষয়গুলিই।[৬২] সমস্যাটি নিঃসন্দেহে সুবিশাল এবং বর্তমানে রাজ্যগুলি বিভিন্ন পর্যায়ের আর্থিক সংকটের মধ্য দিয়ে যাচ্ছে। কেন্দ্রের উচিত বর্তমান সমস্যার মোকাবিলায় গ্রামাঞ্চলের জন্য একটি বিশেষ অর্থনৈতিক প্যাকেজের ব্যবস্থা করা যাতে রাজ্যগুলি বর্তমান সংকট কাটিয়ে উঠতে পারে। এই প্রচেষ্টার মূল লক্ষ্য হওয়া উচিত গ্রামীণ পরিবারগুলির খাদ্য এবং জীবন ধারণের নিরাপত্তার বিষয়গুলি সুরক্ষিত করা। গণবণ্টন ব্যবস্থা (পিডিএস বা পাবলিক ডিস্ট্রিবিউশন সিস্টেম), এমনকি এমজিএনআরইজিএ-র (মহাত্মা গান্ধী ন্যাশনাল রুরাল এমপ্লয়মেন্ট গ্যারান্টি অ্যাক্ট) মতো ব্যবস্থাগুলিকে আরও শক্তিশালী করতে হবে যাতে খাদ্যশস্য সাধারণ মানুষের কাছে সহজলভ্য হয়। নগদ টাকা অ্যাকাউন্টে পৌঁছে দেওয়ার মাধ্যমে লকডাউনের ফলে জীবিকা হারানো পরিবারগুলিকে একটি সুরক্ষাবলয়ের মধ্যে আনা বর্তমান সরকারের প্রধান কর্তব্য। সেন্টার ফর মনিটরিং ইন্ডিয়ান ইকোনমি-র কর্ণধার মহেশ ব্যাসের মতে, কোভিড-১৯ অতিমারির দ্বিতীয় ঢেউয়ের কোপে চাকরি হারিয়েছেন এক কোটিরও বেশি ভারতীয়; দেশের ৯৭ শতাংশেরও বেশি গৃহস্থালির উপার্জন হ্রাস পেয়েছে।[৬৩] সুতরাং ‘দুঃস্থ’ পরিবারগুলিকে আলাদা করে চিহ্নিতকরণের বদলে গ্রামাঞ্চলের প্রত্যেকটি পরিবারকেই অতিমারির সময়ে একটি নির্দিষ্ট মাসিক ভাতা দিয়ে জীবনধারণে সাহায্য করলে (যে সব খাতে তাঁরা ইতিমধ্যেই ভাতা পান, সেগুলিকে বন্ধ না করে) তা অনেক বেশি কার্যকর হবে- কারণ কোনও পরিবারই অতিমারির প্রভাবমুক্ত নয়। কোভিড-১৯ অতিমারির ফলে লক্ষ লক্ষ মানুষ কর্মহীন হয়েছেন এবং অনেক পরিবারই তাদের মূল উপার্জনকারীকে হারিয়েছে। নগদ টাকা দেওয়ার ফলে আদতে কোনও সুরাহা হবে না- এ যুক্তি দেওয়ার আর পরিস্থিতি নেই। ইউনিভার্সিটি অফ বাথ-এর অর্থনীতিবিদ গাই স্ট্যান্ডিংয়ের মতে, সার্বিক ভাবে মানুষের জন্য ন্যূনতম উপার্জনের ব্যবস্থা করা গেলে তা শারীরিক ও মানসিক স্বাস্থ্য, পুষ্টির গুণগত মান, উৎপাদন ক্ষমতা এবং সমাজে নারীদের অবস্থানে উন্নতি ঘটাতে সক্ষম হবে।[৬৪] অন্যান্য অর্থনীতিবিদ, যেমন নোবেলজয়ী অভিজিৎ বন্দ্যোপাধ্যায় ভারতের বর্তমান অর্থনৈতিক সমস্যা মোকাবিলায় সরকারের তরফে বিশাল অঙ্কের অর্থ বিনিয়োগের কথা বলেছেন। অতিমারির দ্বিতীয় ঢেউয়ের প্রকোপে হওয়া ব্যাপক আর্থ-সামাজিক ক্ষতির মোকাবিলায় বিশাল অঙ্কের সরকারি বিনিয়োগই একমাত্র পথ। এই পরিস্থিতিতে দাঁড়িয়ে আর্থিক সঙ্কোচন দেশের অর্থনীতির সমূহ বিপদ ডেকে আনতে পারে।
গ্রামীণ জেলাগুলিতে কোভিড পরীক্ষার নিম্ন হার অন্যতম দুশ্চিন্তার কারণ। সংক্রমণের হারের একটি সুস্পষ্ট ছবি পেতে হলে সংক্রমিত জনগোষ্ঠীকে চিহ্নিত করতে হবে। এর মাধ্যমে সংক্রমণ আরও ছড়িয়ে পড়া রোধ করা যাবে। গ্রামাঞ্চলে আরও বেশি সংখ্যা্য র্যাপিড রেসপন্স টিম পাঠানোর ব্যবস্থা করতে হবে যাতে স্বাস্থ্য কর্মীরা বাড়ি বাড়ি গিয়ে দেহের তাপমাত্রা, অক্সিজেনের মাত্রা এবং অন্য উপসর্গগুলি পরীক্ষা করতে পারেন। গ্রামগুলিতে সংক্রমণের সংখ্যা ব্যাপক ভাবে বৃদ্ধি পেলেও এখনও পর্যন্ত মাত্র ১৩% মানুষ টিকা পেয়েছেন। এর থেকে টিকা বণ্টন প্রক্রিয়াটি আরও জোরদার করার প্রয়োজনীয়তার ছবিটা স্পষ্ট হয়।[৬৫] বিশেষত যে সব অঞ্চলে সংক্রমণের সংখ্যা অত্যন্ত বেশি, সেখানে কোভিড পরীক্ষার অস্থায়ী কেন্দ্রগুলি স্থানীয় বাসস্টপের পাশে গড়ে তোলা যেতে পারে। দিল্লি ইতিমধ্যেই এই কৌশল অবলম্বন করেছে।[৬৬]
এই প্রতিবেদনে এ কথা আগেই উল্লেখ করা হয়েছে যে, দেশব্যাপী প্রাথমিক স্বাস্থ্য কেন্দ্র, উপস্বাস্থ্যকেন্দ্র, কমিউনিটি স্বাস্থ্যকেন্দ্রগুলিতে বহু সংখ্যক কর্মীপদ খালি পড়ে আছে। এই সমস্ত পদে অবিলম্বে কর্মী নিয়োগ করতে হবে। এ ক্ষেত্রে ঝাড়খণ্ডের উদাহরণ দেওয়া যেতে পারে, যে রাজ্যে ইতিমধ্যেই বহু সংখ্যক নার্স নিয়োগের কাজ শুরু হয়েছে। রাজ্য সরকারগুলিরও উচিত সংক্রমণের ক্রমবর্ধমান হার রুখতে প্রয়োজনীয় অস্থায়ী স্বাস্থ্যকর্মী নিয়োগের ব্যাপারটিকে গুরুত্ব দেওয়া।
ভাইরাসের ছড়িয়ে পড়া আটকাতে বিয়ে ও ধর্মীয় অনুষ্ঠান সংক্রান্ত সকল জমায়েতের উপর কঠোর নিষেধাজ্ঞা জারি করতে হবে। এই ধরনের জমায়েতগুলি ঠেকাতে গত বছর থেকেই পুলিশ মোতায়েন করা হয়েছে, কিন্তু কঠোর ভাবে নিয়মগুলি কার্যকর করার জন্য স্থানীয় পঞ্চায়েত ও গোষ্ঠীনেতাদেরও সক্রিয় ভূমিকা পালন করতে হবে।
স্বাস্থ্য পরিষেবার খাত থেকে অবিলম্বে থার্মোমিটার এবং পালস অক্সিমিটারের মতো প্রয়োজনীয় সামগ্রী কেনার জন্য টাকা বরাদ্দ করতে হবে এবং এগুলি ঠিক মতো মানুষের ঘরে ঘরে পৌঁছচ্ছে কি না, তা দেখার দায়িত্ব নিতে হবে কমিউনিটি স্বাস্থ্যকর্মীদের। এ কাজে পঞ্চায়েত এবং গ্রামীণ স্বাস্থ্য ও পুষ্টি বিষয়ক সমিতির (ভিলেজ হেলথ অ্যান্ড নিউট্রিশন কমিটি) সদস্যদের যুক্ত করা যেতে পারে। সংক্রমিত পরিবারগুলির বাড়িতে হোম মেডিসিন কিট পৌঁছে দিতে হবে এবং ব্যবহারের সঠিক পদ্ধতি বুঝিয়ে বলতে হবে। কোভিড-১৯ অতিমারির বিরুদ্ধে বিশেষজ্ঞদের মতে এখনও মাস্ক ও হ্যান্ড স্যানিটাইজারের ব্যবহারই সবচেয়ে বেশি সুরক্ষা দিতে পারে। তবে ভারতের একটি সাধারণ গ্রামীণ পরিবারে গড় মাসিক সংসার খরচ মাত্র ৬,৬৮৬ টাকা এবং অধিকাংশ পরিবারই দেনার দায়ে ভারাক্রান্ত। ফলে বেশির ভাগ পরিবারের পক্ষেই প্রয়োজনীয় মাস্ক, স্যানিটাইজার ও সাবান কেনা সম্ভব নয়। এই সমস্ত সরঞ্জাম প্রাথমিক স্বাস্থ্যকেন্দ্র, উপস্বাস্থ্যকেন্দ্র ও কমিউনিটি স্বাস্থ্যকেন্দ্রগুলির মাধ্যমে বিনামূল্যে মানুষের কাছে পৌঁছে দিতে হবে। এবং এই কাজের জন্য আশা কর্মী ও স্থানীয় স্বাস্থ্যকর্মীদের সাহায্য নিতে হবে। নিজেদের এলাকায় সংক্রমণের হার কমাতে পঞ্চায়েতগুলিকে স্বাস্থ্যবিধি রক্ষার অভিযান চালাতে হবে। ভারত সরকারের অর্থসংস্থানে[৬৭] এমপিএলএডিএস প্রকল্প অনুযায়ী সংসদ সদস্যরা পানীয় জল, প্রাথমিক শিক্ষা, জনস্বাস্থ্য, পরিষ্কার পরিচ্ছন্নতা ও রাস্তা নির্মাণে অর্থ ব্যয় করতে পারেন। এই অর্থ বর্তমান পরিস্থিতিতে হাসপাতালে চিকিৎসা সংক্রান্ত সরঞ্জাম, এন-৯৫ মাস্ক, পিপিই কিট এবং ভেন্টিলেটর কেনার কাজে ব্যবহারে্রও অনুমতি দেওয়া হয়েছে।[৬৮]উক্ত তহবিলের টাকা নিজ নিজ নির্বাচনী ক্ষেত্রে জরুরি সরঞ্জাম কেনা ও বণ্টনের কাজে ব্যবহার করার জন্য সাংসদদেরও উৎসাহী করতে হবে।
অতিমারির ফলে মহিলারা সবচেয়ে বেশি ক্ষতিগ্রস্ত হয়েছেন। একদিকে পরিবারের পুরুষ সদস্যদের মতো সহজে স্বাস্থ্য পরিষেবার সুবিধে না পাওয়া ও পুষ্টিকর খাবারের অভাব, অন্য দিকে বাড়ির সকলের দেখভালের ক্রমবর্ধমান অবৈতনিক দায়িত্ব তাঁদের এক কঠোরতম পরিস্থিতির সম্মুখীন করেছে। ভারতের কৃষি ব্যবস্থার মেরুদণ্ড আসলে নারীরাই। পাশাপাশি তাঁরা বাড়ির অন্যদের দেখভাল করার গুরুত্বপূর্ণ ভূমিকাটিও পালন করেন। এই সমস্ত জেলাগুলিতে ইতিমধ্যেই মহিলাদের দ্বারা পরিচালিত স্বেচ্ছাসেবী দলগুলি এবং আশা কর্মীরা অতিমারি প্রতিরোধে গুরুত্বপূর্ণ ভূমিকা পালন করেছেন। তাই গ্রামাঞ্চলে কোভিড-১৯ অতিমারির বিরুদ্ধে সরকারের তরফে গড়ে তোলা প্রতিরোধ মহিলাকেন্দ্রিক হওয়াই যথাযথ। অতিমারির সঙ্গে লড়াইয়ে যুঝতে থাকা সামনের সারির মহিলা কর্মীদের অবিলম্বে টিকা দেওয়া উচিত এবং এর পাশাপাশি আশা কর্মীদের পারিশ্রমিকের পরিমাণ বাড়ানো উচিত। অন্তঃসত্ত্বা মহিলাদের মতো অরক্ষিত মহিলাদের জন্য বিশেষ নির্দেশাবলি জারি করাও অত্যন্ত জরুরি। কারণ, ভারতের গ্রামাঞ্চলে প্রয়োজনীয় স্বাস্থ্য ব্যবস্থার অভাব ও ক্রমবর্ধমান কোভিড-১৯ সংক্রমণের দ্বৈত চাপে সন্তান প্রসবের মতো অন্য অপরিহার্য পরিষেবাগুলি ব্যাহত হচ্ছে।
বিশেষজ্ঞদের মতে যদি ব্যবসায়িক প্রতিষ্ঠানগুলি সামাজিক উন্নয়নের কাজে হাত দেয়, তা হলে সমাজে দারিদ্র, দূষণ ও রোগের পরিমাণ কমবে। পাশাপাশি প্রতিষ্ঠানগুলির মুনাফার পরিমাণ বাড়বে।[৬৯] যে সমস্ত প্রতিষ্ঠান যৌথ প্রয়াসে বিশ্বাসী, তারা শুধুমাত্র সমাজের প্রগতিতে সাহায্যই করে না, বরং তারা এমন কিছু অর্থনৈতিক সুবিধেও পায়, যা তাদের প্রতিযোগীরা পেতে অক্ষম। অর্থনৈতিক মন্দার ফলে বর্তমানে ভারতে প্রায় সব বাণিজ্যিক প্রতিষ্ঠানই বাজারে চাহিদার অভাব অনুভব করছে। এই অবস্থায় যৌথ কর্মসূচি গ্রহণ করা সকলেরই ব্যক্তিগত স্বার্থের পক্ষে হিতকর হবে। জনকল্যাণমূলক পরিষেবা বাড়ানোর পাশাপাশি গ্রামাঞ্চলের পুনরুজ্জীবনের চেষ্টা করলে তা প্রতিষ্ঠানগুলির উৎপাদিত দ্রব্যের বাজারকে বাড়াতে সাহায্য করবে। তাই ভারতীয় পুঁজিপতিদের আরও বেশি করে উৎসাহ দেওয়া উচিত যাতে তাঁরা গ্রামাঞ্চলের সামাজিক পরিকাঠামো মজবুত করার জন্য বিনিয়োগ করেন। সুস্বাস্থ্যসম্পন্ন জনসমাজ যে কোনও দেশের অর্থনৈতিক উন্নয়নের ভিত্তিপ্রস্তর।[৭০] সদ্য প্রকাশিত একটি প্রতিবেদনে ভারতীয় নীতি আয়োগ স্বাস্থ্যখাতে কর মকুবের সুবিধে সম্পন্ন ব্যক্তিগত পুঁজি বিনিয়োগের জন্য আহ্বান জানিয়েছে। এই প্রতিবেদনে বলা হচ্ছে যে, গ্রামীণ অঞ্চলে হাসপাতাল নির্মাণ করলে লভ্যাংশের মাত্র ১০% সরকারকে দিতে হবে। কর সংক্রান্ত সুবিধে পাওয়ার জন্য বেসরকারি প্রতিষ্ঠানগুলির গ্রামীণ স্বাস্থ্য ব্যবস্থায় বিনিয়োগের এটাই আদর্শ সময়। করপোরেট সোশ্যাল রেসপনসিবিলিটি-র (সিএসআর) আওতায় বিভিন্ন উদ্যোগের মাধ্যমে ভারতে বেশ কিছু বেসরকারি প্রতিষ্ঠান গ্রামাঞ্চলে স্বাস্থ্য পরিষেবা পৌঁছে দিয়েছে। উদাহরণ হিসেবে বলা যায়, টাটা স্টিল লিমিটেড ‘মানসী’ (মেটারনাল অ্যান্ড নিউ বর্ন সারভাইভাল ইনিশিয়েটিভ) প্রকল্প চালু করেছে যার প্রধান লক্ষ্য হল এইচবিএনসি বা হোম বেসড নিউ বর্ন কেয়ার সিস্টেম[৭১] অর্থাৎ গৃহভিত্তিক নবজাতক পরিষেবার আওতায় সরকারি স্বাস্থ্যসেবকদের সংখ্যা যথাযথ পরিমাণে বাড়িয়ে সদ্যোজাত শিশুদের মৃত্যুহার কমানো। ওড়িশা ও ঝাড়খণ্ডের বারোটি ব্লকে ইতিমধ্যেই প্রকল্পটির বাস্তবায়ন হয়েছে। পাশাপাশি, হিন্দুস্থান পেট্রোলিয়ামের নেওয়া একটি উদ্যোগে প্রত্যন্ত গ্রামগুলিতে ভ্রাম্যমান মেডিক্যাল ভ্যান পাঠিয়ে প্রাথমিক চিকিৎসা পরিষেবা পৌঁছে দেওয়ার চেষ্টা করা হচ্ছে।[৭২] এই প্রকল্পগুলির সুবিধে পাচ্ছেন নারী, শিশু ও বয়স্ক মানুষেরা যাঁরা দারিদ্র, সচেতনতার অভাব এবং খারাপ পরিকাঠামোর জন্য স্বাস্থ্য পরিষেবা থেকে বঞ্চিত হন। সামাজিক দায়িত্ব পালনে অম্বুজা সিমেন্ট বারবার হাত ধোয়া ও সামাজিক দূরত্ব মেনে চলার মতো দু’টি গুরুত্বপূর্ণ বিষয় নিয়ে ব্যাপক হারে জনসচেতনতা বাড়ানোর কাজ করছে।[৭৩] সখী[জ] মহিলা স্বেচ্ছাসেবিকারা স্থানীয় স্বাস্থ্য অধিকর্তাদের সঙ্গে যৌথ ভাবে কাজ করে মানুষের কাছে পরিষেবা পৌঁছে দেন। এমন ধরনের উদ্যোগ বাড়ানোর যথার্থ সময় এটাই। আদর্শ সময় জনহিতকর কাজের জন্যও। ভেঞ্চার ক্যাপিটালিস্ট বিনোদ খোসলা ভারতের কোভিড প্রতিরোধ তহবিলে ১ কোটি ডলার অনুদান দিয়ে নজির সৃষ্টি করেছেন।[৭৪] টেক্সাসের রাজ ও আরাধনা আসাভা-ও তঁদের জন্মভূমি ভারতের অতিমারি ত্রাণ তহবিলে প্রায় ২৫,০০০ ডলার অনুদান দিয়েছেন।[৭৫]
যে ভাবে অতিমারির দ্বিতীয় ঢেউ ভারতের প্রান্তিক অঞ্চলে ছড়িয়ে পড়ছে, তাতে আগামী দিনে ভারত এক গভীর মানবিক বিপর্যয়ের মুখোমুখিও হতে চলেছে যেমনটা বছরের শুরুতে শহরগুলিতে প্রত্যক্ষ করা গেছে। এবং যে হেতু দেশের মোট জনসংখ্যার ৬৫.৫৩% মানুষই গ্রামে বাস করেন, এহেন বিপর্যয় আটকাতে এক সুনির্দিষ্ট ও সর্বাঙ্গীন কৌশলের প্রয়োজন। পরিস্থিতি ইতিমধ্যেই সঙ্কটজনক হয়ে উঠেছে এবং অবিলম্বে পদক্ষেপ না করলে সমস্যা আরও জটিল হয়ে উঠবে। দুর্বল স্বাস্থ্য পরিকাঠামো, প্রশিক্ষিত স্বাস্থ্যকর্মীর তীব্র অভাব, টিকাকরণে শ্লথ গতি ও সুরক্ষাবিধি মেনে চলার প্রতি অনীহা ইত্যাদি গুরুত্বপূর্ণ বিষয়গুলির উপর নজর দিতে হবে। পাশাপাশি খেয়াল রাখতে হবে দীর্ঘমেয়াদি সার্বিক দারিদ্র্য ও জীবিকার অভাবের মতো বিষয়গুলির দিকেও, যা কোভিড ১৯-এর অনেক আগে থেকেই ছিল।
এই বিশেষ প্রতিবেদনটিতে ভারতের গ্রামীণ জেলাগুলিতে অবিলম্বে কোভিড প্রবাহ প্রতিরোধের জন্য দশ দফা কর্মসূচির উল্লেখ করা হয়েছে। উপরোক্ত অত্যাবশ্যক কর্মসূচি গ্রহণের পাশাপাশি এটাও দেখতে হবে যেন ভারত তার এই সঙ্কটকে সুযোগে পরিণত করতে পারে, যে সুযোগে উন্নয়নের বর্তমান ধারাগুলি পুনর্বিবেচনার অবকাশ মিলবে। শুধুমাত্র শহরকেন্দ্রিক না থেকে ভারতে গ্রামীণ স্বাস্থ্যব্যবস্থা ও পরিষেবার আমূল পরিবর্তন করতে হবে যাতে তারা কোভিড ১৯-এর ঢেউয়ের বিরুদ্ধে শক্তিশালী প্রতিরোধ গড়ে তুলতে পারে। এই প্রতিবেদনে উল্লিখিত কর্মপরিকল্পনার খসড়া শুধুমাত্র গ্রামাঞ্চলে বর্তমান স্বাস্থ্য বিপর্যয় রুখতেই নয়, ভবিষ্যৎ প্রজন্মের নিজস্ব প্রয়োজন মেটানোর ক্ষমতার কোনও হানি না ঘটিয়ে যে উন্নয়ন বর্তমানের প্রয়োজন সিদ্ধ করে, সেই সাস্টেনেবল ডেভে লপমেন্টের লক্ষ্যগুলিও (এস ডি জি) অর্জন করতে সাহায্য করবে: (এস ডি জি ১) দারিদ্র দূরীকরণ, (এস ডি জি ২) সকলের জন্য অন্ন সংস্থান, (এস ডি জি ৩) শারীরিক ও মানসিক স্বাস্থ্যের বিকাশ, (এস ডি জি ৫) লিঙ্গসাম্য, (এস ডি জি ৮) উপযুক্ত কাজ এবং আর্থিক উন্নতি এবং (এস ডি জি ১০) বৈষম্য দূরীকরণ।
[ক]ক এটা সেই অঞ্চল যেখানে গঙ্গায় ভাসমান মৃতদেহের ছবি প্রকাশিত হয়েছিল এবং নদীর ধারে গণ অন্ত্যেষ্টি ক্রিয়া সম্পন্ন হয়েছিল।
[খ] আশা কর্মীরা ভারত সরকারের স্বাস্থ্য ও পরিবার কল্যাণ মন্ত্রক দ্বারা নিয়োজিত স্বাস্থ্যকর্মী। তাঁদের কাজ হল স্বাস্থ্য বিষয়ে সচেতনতামূলক প্রচার এবং এলাকার মানুষদের স্থানীয় স্বাস্থ্য পরিকল্পনা সম্পর্কে অবহিত করা। পাশাপাশি যে সব স্বাস্থ্যব্যবস্থা ইতিমধ্যে বর্তমান, সেগুলির সুযোগ নিতে সাধারণ মানুষকে আগ্রহী করে তোলা।
[গ] মহিলা ও শিশু কল্যাণ মন্ত্রকের আওতায় সুসংহত শিশু বিকাশ প্রকল্পের অন্তর্গত সমাজভিত্তিক সামনের সারির কর্মীরা হলেন অঙ্গনওয়াড়ি কর্মী।
[ঘ] এএনএম হলেন গ্রাম স্তরের মহিলা স্বাস্থ্য কর্মী।
[ঙ] জন্ম এবং মৃত্যুর হার দুটোই অস্বাভাবিক রকমের বেশি হওয়ায় এমপাওয়ারড অ্যাকশন গ্রুপ (ইএজি) রাজ্য (বিহার, ছত্তিশগড়, ঝাড়খণ্ড, মধ্যপ্রদেশ, ওড়িশা, রাজস্থান, উত্তরাখণ্ড, উত্তরপ্রদেশ এবং অসম)- যাদের সম্মিলিত জনসংখ্যা ভারতের মোট জনসংখ্যার প্রায় ৪৮%- সেগুলিকে ভারত সরকার ‘হাই ফোকাস স্টেট’-এর তকমা দিয়েছে।
[চ] ব্রাজিল, রাশিয়া, ভারত, চিন এবং দক্ষিণ আফ্রিকার উদীয়মান অর্থনীতি।
[ছ] যৌথ প্রয়াসের প্রভাবের তত্ত্বটি জন কানিয়া এবং মার্ক ক্রেমারের মস্তিষ্কপ্রসূত। কালেক্টিভ ইমপ্যাক্ট বলতে নির্দিষ্ট পরিকল্পনা ভিত্তিক সহযোগিতার মাধ্যমে কোনও বিশেষ সামাজিক সমস্যার সমাধান করতে বিভিন্ন ক্ষেত্র থেকে আসা একদল মানুষের একটি সাধারণ কর্মসূচির প্রতি দায়বদ্ধতাকে বোঝায়।
[জ] সখী হলেন অম্বুজা সিমেন্ট ফাউন্ডেশন দ্বারা প্রশিক্ষিত স্বাস্থ্য পরিষেবায় নিয়োজিত মহিলা স্বেচ্ছাসেবী।
[1] HT Correspondent. ‘As India records 126,260 new Covid-19 cases, curbs in more states’, Hindustan Times, April 8, 2021.
[2] “SBI report emphasises on vaccination, says nearly half of the new cases in rural India”, The Hindu, May 7, 2021.
[3] Aditya Bidwai, “After affecting big cities, Covid-19 is now hitting India’s rural areas hard”, India Today, May 7, 2021.
[4] Vishakha Chaman, “In Haryana, most rural Covid deaths in Hisar”, The Times of India, May 18, 2021.
[5] Gopi Maniar Ghangar, “Second wave hits Gujarat’s rural pockets; village loses 90 people to Covid”, India Today, May 5, 2021.
[6] Mithilesh Dar Dubey, ‘Testing times for rural India as delay in RT-PCR test results may hasten the Covid spread’. GoanConnection, May 5, 2021.
[7] “In rural India, fear of testing and vaccines hampers COVID-19 fight”, Livemint, June 5, 2021.
[8] Atul Thakur, “Proof that COVID is now a rural pandemic in India”, Times of India, May 12, 2021.
[9] Vignesh R, ‘Vaccination in rural India trails urban areas as cases surge’. The Hindu, May 18, 2021.
[10] Vignesh R, ‘Vaccination in rural India trails urban areas as cases surge’
[11] Bhavya & Himanshi, ‘Low smartphone reach coupled with lack of digital literacy hit rural India Covid vaccine drive’. The Economic Times, May 16, 2021.
[12] Pranab M, Harpreet B and Sudhir S, “Covid vaccine a distant reality in rural India, shows app”, The New Indian Express, May 23, 2021.
[13] Mithilesh Dar Dubey, “44% rural citizens willing to pay for corona vaccine; two-third want its price to not exceed Rs 500: Gaon Connection Survey”. GaonConnection, December 23, 2020.
[14] Trading Economics, “India – Rural Population”.
[15] “76% of rural Indians can’t afford a nutritious diet: study”, The Hindu, October 17, 2020.
[16] Debmalya Nandy, “COVID and rural economic distress: Food for all and work for all should be the way forward”, GaonConnection, June 2, 2021.
[17] Sneha Mordani, “Centre gives states blueprint for containment of COVID-19 in rural areas”, India Today, May 17, 2021.
[18] Government of India, Ministry of Health & Family Welfare, SOP on COVID-19 Containment & Management in Peri-urban, Rural & Tribal areas, May 16, 2021.
[19] “Govt issues SOPs to combat Covid in rural areas, focus on awareness, screening, isolation”, India Today, May 16, 2021.
[20] G S Mudur, “Union Health ministry releases guidelines for Covid management in rural areas”, The Telegraph Online, May 17, 2021.
[21] Rina Chandran, “Drones are delivering vaccines to rural communities in India“, World Economic Forum, May 25, 2021.
[22] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20, (New Delhi: Ministry of Health and Family Welfare Statistics Division, 2020).
[23] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20
[24] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20
[25] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20
[26] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20
[27] Piyush Srivastava, “Covid: RAT kits sent from UP headquarters turns out to be faulty,” The Telegraph Online, May 15, 2021.
[28] “Bihar struggles to cope with rising COVID-19 cases”, The Hindu, April 16, 2021.
[29] Agrima Raina, “ASHA workers are hailed as Covid warriors but only 62% have gloves, 25% have no masks”, The Print, September 21, 2020.
[30] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20
[31] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20
[32] Government of India, Ministry of Health and Family Welfare Statistics Division, Rural Health Statistics 2019-20
[33] Oommen C Kurian, “Does budget 2020 provide material support for the ongoing health reforms?”, Observer Research Foundation, February 7, 2020.
[34] Oommen C Kurian, “Does budget 2020 provide material support for the ongoing health reforms?”
[35] Oommen C Kurian, “The war budget: Can the Centre fight a pandemic simply by turning water into wellbeing?”, Observer Research Foundation, February 1, 2021.
[38] Uma Vishnu, “Prabhat Jha: ‘Lack of death data prolongs pandemic… survey villages’”, India Express, May 25, 2021.
[39] Uma Vishnu, “Prabhat Jha: ‘Lack of death data prolongs pandemic… survey villages’”
[40] Asit Ranjan Mishra, “Growth setback likely as rural India begins to reel from COVID-19”, Livemint, May 5, 2021.
[41] Shoba Suri, “Coronavirus pandemic and cyclone will leave many Indians hungry and undernourished”, Observer Research Foundation, July 16, 2020.
[42] Meenakshi Ray, “Free ration to 800 million people till Diwali, announces PM Modi”, Hindustan Times, June 7, 2021.
[43] Government of India, Ministry of Statistics and Programme Implementation, Annual Report 2017-18, 2018.
[44] Bharath Kancharla, “NFHS-5: Gender and Urban-Rural divide observed in access to School Education”, Faqtly, December 22, 2020.
[45] Alette van Leur, “Rural women need equality now”, (Speech, New York, March 15, 2018) International Labour Organisation.
[46] Sasmita Jena, “Breaking the shackles of intergenerational malnutrition in Jharkhand”, Welhungerhilfe, March 18, 2019.
[47] Ragini Kulkarni, “Nutritional status of adolescent girls in tribal blocks of Maharashtra”, Indian Journal of Community Medicine 44, no. 3 (2019).
[48] Alia Allana, “Why is Covid killing so many pregnant women in India?”, Deccan Herald, May 24, 2021.
[50] Manav Mander, “Wary of Covid testing, pregnant women in villages avoid hospitals”, The Tribune, June 8.
[51] Arjan de Haan, “Rural-Urban Migration and Poverty: The Case of India”, IDS Bulletin 28 (1997)
[52] Jan Bremen, Outcast Labour in Asia: Circulation and Informalization of the Workforce at the Bottom of the Economy (New Delhi: Oxford University Press, 2010)
[53] Prasun K Mishra and Aditya Nath Jha, “Covid-19 stigma, vaccine hesitancy slowing fight against covid-19 in rural Bihar”, Hindustan Times, May 20, 2021.
[54] Aarefa Johari and Vijayta Lalwani, “Indians fear lockdowns more than Covid-19. How prepared are governments to avert a crisis this time?”, Scroll.in, June 13, 2021.
[56] Rahul Noronha, “Why unqualified medical practitioners are a hit among Covid patients in rural MP”, India Today, April 29, 2021.
[57] Anurag Dwari, “In Rural Madhya Pradesh, A ‘Field Hospital’ For Covid Run By Quacks”, NDTV, May 6, 2021.
[58] Omar Rashid, “People in some rural areas resisting vaccination, say U.P. officials”, The Hindu, May 25, 2021.
[59] “India 145th among 195 countries in healthcare access, quality”, Economic Times, May 24, 2018.
[60] Nancy Fullman et al., “Measuring performance on the Healthcare Access and Quality Index for 195 countries and territories and selected subnational locations: a systematic analysis from the Global Burden of Disease Study 2016”, The Lancet 391, no. 10136 (2018),
[61] Ashok Kumar E.R, “Why India needs private-public partnership in healthcare”, Business Line, March 18, 2021.
[62] Amarty Sen, “A better society can emerge from the lockdowns”, Financial Times, April 15, 2020.
[63] PTI, “Second wave rendered 1 cr Indians jobless; 97 pc households’ incomes declined in pandemic: CMIE”, Economic Times, May 31, 2021.
[64] Guy Standing, “Support is growing for a universal basic income – and rightly so”, The Conversation, May 26, 2021.
[65] Vignesh Radhakrishnan, “Vaccination in rural India trails urban areas even as cases surge”, The Hindu, May 18, 2021.
[66] Ashna Butani, “Delhi: At bus terminals and railway stations, lab techs, volunteers have hands full as testing ramps up”, The Indian Express, April 4, 2021.
[67] Swaniti Initiative, “Members of Parliament Local Area Development Scheme: Exploring opportunities with emphasis on Jharkhand”.
[68] Kirtika Suneja, “Government allows MPLADS funds to setup oxygen manufacturing plants in govt hospitals”, The Economic Times, April 30, 2021.
[69] Mark R. Kramer and Marc W. Pfitzer, “The Ecosystem of Shared Value”, Harward Business Review, October 2016.
[70] NITI AAyog 2021. ‘Investment opputunities in India’s Healthcare sector’.
[71] Tata Sustainability Group, “TATA Steel MANSI Project”.
[73] Ambuja Cement, “Reaching out to rural India in the fight against Coronavirus”, April 7, 2020.
[74] “Venture capitalist Vinod Khosla pledges $10 million to aid India’s Covid-19 fight”, The Economic Times, May 3. 2021.
[75] “Donors race to aid India during Covid-19 surge”, Deccan Herald, May 6, 2021.
The views expressed above belong to the author(s). ORF research and analyses now available on Telegram! Click here to access our curated content — blogs, longforms and interviews.

Dr Malancha Chakrabarty is Senior Fellow and Deputy Director (Research) at the Observer Research Foundation where she coordinates the research centre Centre for New Economic ...
Read More +
Dr. Shoba Suri is a Senior Fellow with ORFs Health Initiative. Shoba is a nutritionist with experience in community and clinical research. She has worked on nutrition, ...
Read More +