-
CENTRES
Progammes & Centres
Location
ब्लैक फंगस के संक्रमण को प्रभावी तरीक़े से ख़त्म करने वाली एकमात्र दवा एम्फोटेरिसिन बी, देश के कई हिस्सों में आउट ऑफ़ स्टॉक हो गई है और अब भारी क़ीमत पर इसकी कालाबाज़ारी की जा रही है.
z
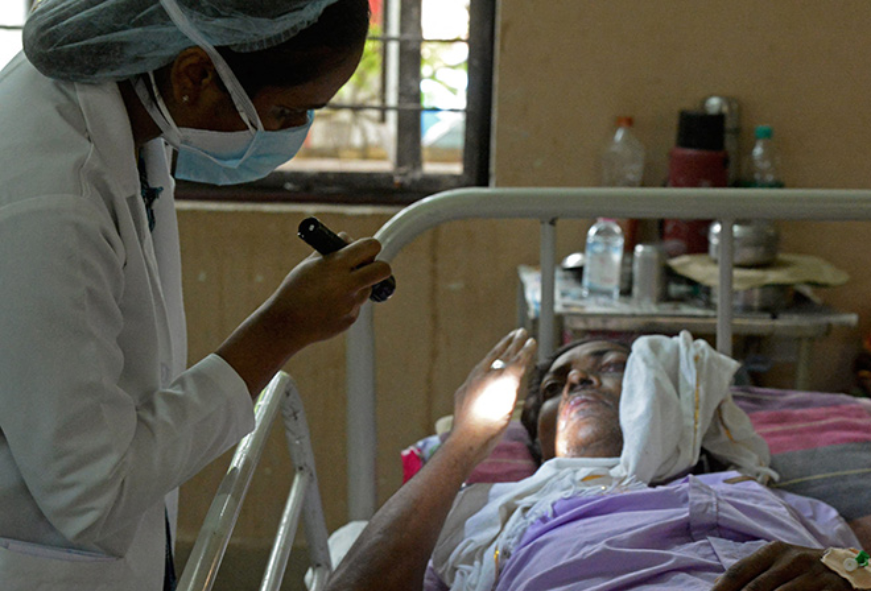
पिछले क़रीब दो महीने से पूरा देश कोविड-19 की दूसरी लहर से जूझ रहा है. अब तक कोरोना वायरस की इस लहर को कमज़ोर पड़ जाना चाहिए था. लेकिन, ऐसा लग रहा है कि आम लोगों के लापरवाही भरे रवैये, पहले से ही टूटी फूटी स्वास्थ्य व्यवस्था के दबाव में और बिखर जाने और नीति नियंताओं द्वारा ग़लत योजनाएं बनाने के चलते, ये महामारी अपने आप को आगे बढ़ाते रहने के चक्र में प्रवेश कर चुकी है. सेकेंड वेव के दौरान जैसे जैसे इस वायरस का संक्रमण नई नई ऊंचाइयों को छूने लगा, वैसे वैसे इसमें तेज़ी से म्यूटेशन या जेनेटिक बदलाव भी होने लगे. दूसरे लॉकडाउन, टेस्ट करने की क्षमता में बढ़ोत्तरी और बड़े पैमाने पर चलाए जा रहे टीकाकरण अभियान के चलते अब देश के कई हिस्सों में कोरोना वायरस के संक्रमण की दर कम होने लगी है. लेकिन, जैसे ही डॉक्टर ये सोच कर तसल्ली करने लगे थे कि अब उन्होंने इस संक्रमण पर शिकंजा कस लिया है, तभी इस वायरस ने हैरान परेशान कर देने वाले रूप दिखाने शुरू कर दिए. इससे डॉक्टर भी सकते में हैं.
इलाज के बाद कोविड-19 से मुक्त हो चुके देश भर के हज़ारों लोग अब एक नई शिकायत के साथ अस्पतालों में पहुंच रहे हैं. उनकी नाक से काला तरल पदार्थ निकल रहा है. या फिर चेहरे पर काले धब्बे पड़ने लगे हैं. हो सकता है कि बहुत से लोगों को ये लक्षण एक पहेली लगें. लेकिन, उन लोगों के लिए ये बेहद डरावना मंज़र है, जो पहले ऐसी बीमारी का इलाज कर चुके हैं. ये म्यूकोरमाइकोसिस नाम की बीमारी के आम लक्षण हैं. ये बीमारी, म्यूकोरेल्स नाम के फफूंदों के एक समूह द्वारा शरीर के भीतर फैलकर अपना शिकंजा कसने का नतीजा होती है. केंद्रीय स्वास्थ्य मंत्रालय ने अब म्यूकोरमाइकोसिस को अधिसूचित बीमारी घोषित कर दिया है. देश के कई राज्यों ने म्यूकोरमाइकोसिस को महामारी भी घोषित कर दिया है. अब दिल्ली के अस्पतालों में कोविड वार्ड के साथ साथ, इसके मरीज़ों के लिए म्यूकोर वार्ड भी खोले जा रहे हैं. इस बीमारी के बारे में हमारे पास सटीक आंकड़े हैं नहीं. इसकी वजह है कि म्यूकोरमाइकोसिस का पता लगाना मुश्किल होता है. बहुत से लोग इस बीमारी की जानकारी भी नहीं देते हैं. ऐसे में 24 मई तक देश में म्यूकोरमाइकोसिस के मरीज़ों की संख्या 9 हज़ार के आस पास ही बताई जा रही है. आशंका जताई जा रही है कि आने वाले समय में देश में म्यूकोरमाइकोसिस के रोगियों की संख्या में ज़बरदस्त बढ़ोत्तरी होने वाली है.
पहली बात तो ये कि कोविड-19 के शिकार हो चुके सभी लोगों में म्यूकोरमाइकोसिस का संक्रमण होने की आशंका है. फिर उन्हें हल्का संक्रमण हुआ रहा हो, या वो कोरोना के गंभीर मरीज़ रह चुके हों. दूसरी वजह ये है कि ग़लत देखभाल या लापरवाही के चलते इस बीमारी का पता चलने में अक्सर देर हो जाती है. और सबसे अहम कारण तो ये है कि म्यूकोरमाइकोसिस में मौत की दर, संक्रमण की गंभीरता के अनुपात में 50 से 100 प्रतिशत तक हो सकती है. इसका मतलब ये होता है कि इससे संक्रमित आधे लोगों के बचने की संभावना ही नहीं है.
ब्लैक फंगस को तकनीकी भाषा में म्यूकोरमाइकोसिस (म्यूकोरेल्स समूह की फफूंद से होने वाली बीमारी) कहते हैं. वहीं, व्हाइट फंगस बीमारी दो और घातक फफूंदों एस्परजिलस और कैंडिडा के कारण होती है. ये फफूंदें हमारे शरीर के तमाम अंगों पर असर डाल सकती हैं. लेकिन, फफूंद के हर समूह का असर कुछ ख़ास अंगों पर होता है. कोविड-19 के मरीज़ों में इन दोनों ही फफूंदों के संक्रमण का ख़तरा है; ब्लैक फंगस से मौत की दर, व्हाइट फंगस की तुलना में बहुत अधिक है.. म्यूकोरेल्स फफूंद प्राकृतिक रूप से लगभग हर घर में मिल जाती हैं. ये फफूंद किसी भी जैविक पदार्थ जैसे कि फलों और सब्ज़ियों, सड़क किनारे पड़े गीले कचरे के साथ साथ, मरकर सड़ते-गलते पेड़ पौधों और जानवरों में भी उग आती है. ये फफूंद अपने बीजाणुओं को हवा में छोड़ती है और ये हवा के साथ दूर दूर तक फैल जाते हैं. इसका नतीजा ये होता है कि हम सब अपने जीवन में कई बार इनके शिकार बनते हैं. हमारे देश का गर्म मौसम इनके फलने फूलने के लिए बहुत मुफ़ीद होता है. अस्पतालों की निगरानी के अध्ययनों में पता चला है कि बहुत से अस्पतालों के वार्ड में इस फफूंद के गुच्छे और बीजाणु पाए गए हैं.
म्यूकोरमाइकोसिस में मौत की दर, संक्रमण की गंभीरता के अनुपात में 50 से 100 प्रतिशत तक हो सकती है. इसका मतलब ये होता है कि इससे संक्रमित आधे लोगों के बचने की संभावना ही नहीं है.
सवाल ये उठता है कि इस फफूंद से इस क़दर सामना होने के कारण हम सब ब्लैक फंगस से क्यों नहीं संक्रमित हो जाते हैं? इस सवाल का जवाब बेहद आसान है. हमारे शरीर की रोग प्रतिरोधक क्षमता या इम्यून सिस्टम इस फफूंद का संक्रमण हम पर हावी नहीं होने देती. म्यूकोरमाइकोसिस के शिकार लगभग हर मरीज़ के मामले में ये पाया गया है कि उनकी रोग प्रतिरोधक क्षमता किसी न किसी कारण से कमज़ोर हो गई थी, जिसके चलते उनका शरीर इस फफूंद के हमले का सामना नहीं सका. इस बीमारी के शिकार होने के जोखिमों की सूची अंतहीन है. लेकिन, इनमें से कई कारण कोरोना वायरस की महामारी के चलते महत्वपूर्ण हो गए हैं. कोविड-19 महामारी एक वायरस के इंफेक्शन से होती है. कोरोना वायरस भी हमारे शरीर की रोग प्रतिरोधक क्षमता या इम्यून सिस्टम को बहुत कमज़ोर कर देता है. कोविड-19 के शिकार बहुत से मरीज़ों को पहले से ही कई अन्य जैसे कि डायबिटीज़, गुर्दे की बीमारी, लिवर की बीमारी और कैंसर जैसी बीमारियां हो सकती हैं. आज कोविड-19 के इलाज का प्रमुख हिस्सा स्टेरॉयड और टॉसिलिज़ुमैब जैसी दवाएं हैं, जो हमारे इम्यून सिस्टम पर बहुत बुरा असर डालती हैं. और आख़िर में हम इस बात से इनकार नहीं कर सकते कि हमारे देश की जनसंख्या का एक बड़ा हिस्सा कुपोषण का शिकार है. इससे भी शरीर की रोग प्रतिरोधक क्षमता कमज़ोर पड़ जाती है.
एक बार हमारे शरीर पर क़ाबिज़ होने के बाद, म्यूकोरमाइकोसिस की बीमारी लोगों के चेहरे, नाक या आंखों (rhino-orbital mucormycosis) पर असर डालती है, और फिर इसकी वजह से मरीज़ की मौत हो जाती है. इसके लक्षणों में नाक से काला पानी निकलना, दांत कमज़ोर पड़ना, चेहरे के एक हिस्से में सूज़न आना, चेहरे की त्वचा का काला पड़ जाना, आंख में दर्द होना, सिर दर्द होना शामिल हैं. इस फफूंद के शरीर के भीतर ज़्यादा फैलने से कई बार ये मरीज़ों के दिमाग़ पर भी असर (cerebral mucormycosis) डालती है. इससे लोगों को दौरे पड़ने लगते हैं या लकवा मार जाता है. इस बीमारी का इलाज, इसका पता लगाने से भी जटिल है. म्यूकोरमाइकोसिस से छुटकारा पाने के लिए चेहरे, आंख या दिमाग़ की सर्जरी करनी पड़ती है, जिससे कि फफूंद के शिकार हिस्से को काटकर अलग किया जा सके. इसके बाद एक महीने से भी ज़्यादा समय तक एंटी-फंगल दवाएं खानी पड़ती हैं. अक्सर म्यूकोरमाइकोसिस के फिर से उभर आने का डर होता है और फिर से सर्जरी भी करानी पड़ सकती है. वहीं दूसरी ओर, व्हाइट फंगस (एस्परजिलस) आम तौर पर लोगों के फेफड़ों (invasive pulmonary aspergillosis) पर असर डालती है. अगर इसके संक्रमण का सही समय पर पता लगाकर इलाज न किया जाए, तो इससे सांस लेने में तकलीफ़, थूक से ख़ून आने और सांस लेने के सिस्टम के पूरी तरह फेल हो जाने का डर होता है.
ब्लैक फंगस को पश्चिमी देशों में बहुत दुर्लभ बीमारी कहा जाता है. लेकिन, भारत में कोरोना वायरस के प्रकोप से भी पहले इसके इतने मरीज़ आते थे, जो दुनिया भर में ब्लैक फंगस के कुल मामलों का 40 फ़ीसद या इससे अधिक होते थे.
इन सभी बातों से इतर, भारत में सबसे ज़्यादा डरावनी बात तो ये है कि कोरोना वायरस की महामारी के दौरान हमारे देश में म्यूकोरमाइकोसिस के केस सबसे अधिक आए हैं. कोविड-19 से संक्रमित बाक़ी सभी देशों को मिला लें, तो भी उनके यहां ब्लैक फंगस के मामले इतने नहीं आए हैं, जितने अकेले भारत में सामने आ चुके हैं. बाक़ी देशों की तुलना में कोविड-19 के इस पहलू के ज़्यादा असर के पीछे कोई ठोस कारण अब तक समझ में नहीं आ सका है.
ब्लैक फंगस की बीमारी असल में एक भयंकर संकट है. हम अगर पीछे मुड़कर देखें, तो कम से कम यही लगता है. हालांकि, ब्लैक फंगस को पश्चिमी देशों में बहुत दुर्लभ बीमारी कहा जाता है. लेकिन, भारत में कोरोना वायरस के प्रकोप से भी पहले इसके इतने मरीज़ आते थे, जो दुनिया भर में ब्लैक फंगस के कुल मामलों का 40 फ़ीसद या इससे अधिक होते थे. भारत में हर दस लाख आबादी में म्यूकोरमाइकोसिस के औसतन 140 मामले सामने आते रहे हैं. इस आंकड़े से पता ये चलता है कि कोरोना वायरस की महामारी से पहले से ही हमारा देश, फफूंद के संक्रमण का गढ़ था. भारत को दुनिया की डायबिटीज़ कैपिटल भी कहा जाता है. हमारे देश में डायबिटीज़ के ज्ञात मामलों की संख्या ही क़रीब चार करोड़ है. अध्ययनों में पता ये चला है कि 47 प्रतिशत भारतीय नागरिकों को यही नहीं पता कि उन्हें डायबिटीज़ है या नहीं. इनमें से केवल एक चौथाई डायबिटीज़ मरीज़ों को ही सही इलाज मिल पाता है. अगर हम आबादी के हर वर्ग को देखें, तो बहुत से भारतीय कुपोषण (इनमें कम खान-पान और अधिक खान पान दोनों के मरीज़ शामिल हैं) के शिकार हैं. इसीलिए, हमारे देश में फंगल इन्फेक्शन के विस्फोट का ख़तरा पहले से ही बना हुआ था. कोविड-19 की महामारी ने बस उस धमाके का बटन दबाया है. इसके चलते लोगों की रोग प्रतिरोधक क्षमता में बड़े पैमाने पर कमी आई है. इसी से अचानक ब्लैक फंगस के मामलों में ज़बरदस्त बढ़ोत्तरी हुई है. यहां तक पहुंचने के बाद हालात का नियंत्रण से बाहर जाना लाज़मी ही था.
अफ़सोस की बात है कि देश के लगभग हर कोने में बहुत से डॉक्टरों ने कोरोना के इलाज के लिए जारी दिशा-निर्देशों का दुरुपयोग किया और उन्हें भी स्टेरॉयड खाने को कहा, जो कोरोना वायरस से गंभीर रूप से बीमार नहीं थे. और इससे भी बुरी बात ये हुई कि मरीज़ों ने ख़ुद से ही स्टेरॉयड लेनी शुरू कर दीं
स्टेरॉयड में इतनी ताक़त होती है कि वो किसी भी व्यक्ति के ख़ून में ग्लूकोज़ का स्तर बढ़ा सकते हैं. ख़ून में ग्लूकोज़ की मात्रा बढ़ने से शरीर में फफूंद का संक्रमण फैलने का उचित माहौल बन जाता है.
इस नई महामारी का पता चल जाने के बाद से हम एक बार फिर सरकारी और ग़ैर सरकारी एजेंसियों के बीच आरोप प्रत्यारोपों के नए दौर को देख रहे हैं. एक दूसरे पर उंगली उठाने की इस होड़ में अस्पताल और डॉक्टर भी शामिल हैं; आरोप प्रत्यारोपों के इस दौर शुरुआत हमने कोविड-19 महामारी के पहले प्रकोप में होते हुए देखी थी. जैसी की अपेक्षा थी, इस समय हर व्यक्ति म्यूकोरमाइकोसिस के इलाज की ‘अचूक औषधि’ की तलाश में जुट गया है. जबकि होना ये चाहिए था कि हम इससे बचाव के सामान्य क़दमों पर ज़ोर देते. ब्लैक फंगस के संक्रमण को प्रभावी तरीक़े से ख़त्म करने वाली एकमात्र दवा एम्फोटेरिसिन बी, देश के कई हिस्सों में आउट ऑफ़ स्टॉक हो गई है और अब भारी क़ीमत पर इसकी कालाबाज़ारी की जा रही है. अगर आवश्यक क़दम न उठाए गए, तो आपदा में अवसर तलाशने वाले मुनाफ़ाख़ोरों के लिए अब ये दवा भी नई रेमडेसिविर साबित होने जा रही है.
The views expressed above belong to the author(s). ORF research and analyses now available on Telegram! Click here to access our curated content — blogs, longforms and interviews.

Dr Kushal Kalvit is a physician currently working as a critical care intensivist in Tata Memorial Hospital Mumbai. Dr Kalvit has been working in the ...
Read More +